Дренажные системы фундаментов
Общая информация
Заглубленные и подземные сооружения очень часто подвергаются подтоплению. Причины подтопления могут быть разные – атмосферные осадки, подземные воды, поверхностные стоки, утечки из водонесущих коммуникаций и т.д. Для защиты заглубленных частей зданий (подвалов, технических подполий и т.п.) от подтопления должны предусматриваться дренажи.
Устройство дренажей обязательно в случаях расположения:
- Эксплуатируемых заглубленных помещений ниже расчетного уровня подземных вод, или при превышении уровня чистого пола подвального помещения над расчетным уровнем грунтовых вод менее 500 мм;
- Эксплуатируемых заглубленных помещений в глинистых и суглинистых грунтах независимо от наличия подземных вод;
- Технических подполий в глинистых и суглинистых грунтах при их заглублении более 1,5 м от поверхности земли независимо от наличия подземных вод;
- Любых конструкций, расположенных в зоне капиллярного увлажнения, когда условия их эксплуатации связаны с жестким температурно-влажностным режимом.

Проектирование дренажей следует выполнять на основании гидрогеологических данных конкретного объекта строительства, с учетом существующих (ранее запроектированных) дренажных систем на прилегающих территориях. При этом следует учитывать, что устройство гидроизоляционной мембраны для защиты заглубленной части сооружения, рекомендуется предусматривать во всех случаях независимо от устройства дренажной системы.
В зависимости от расположения дренажа по отношению к водоупорному горизонту дренажи могут быть совершенного или несовершенного типа.
Дренаж совершенного типа закладывается на водоупоре. Подземные воды поступают в трубчатый дренаж сверху и с боков. В соответствии с этими условиями дренаж совершенного типа должен иметь дренирующую обсыпку сверху и с боков.
Дренаж несовершенного типа закладывается выше водоупора. Подземные воды поступают в трубчатый дренаж со всех сторон, поэтому дренирующая обсыпка должна быть замкнутой со всех сторон дренажной трубы.
Дренажи подразделяются на местные и общие. Местные дренажи применяются для защиты от подтопления подземными водами отдельных сооружений (кольцевой, пристенный, пластовый), общие – для защиты территории (головной, систематический).
Пластовый дренаж
Пластовый дренаж устраивается в основании защищаемого сооружения непосредственно на водоносный грунт. При этом он гидравлически связан с трубчатой дреной, расположенной с наружной стороны фундамента на некотором расстоянии от плоскости стены здания. Пластовая дренажная система защищает сооружение как от подтопления подземными водами, так и от увлажнения капиллярной влагой. Пластовый дренаж широко применяется при строительстве подземных сооружений, возводимых на слабопроницаемых грунтах (Кф ≤ 5 м/сутки), а также при наличии под фундаментом мощного водоносного пласта.
Кольцевой дренаж
Кольцевой дренаж (чаще всего — это трубчатые дрены) располагается по контуру защищаемого здания или его участка.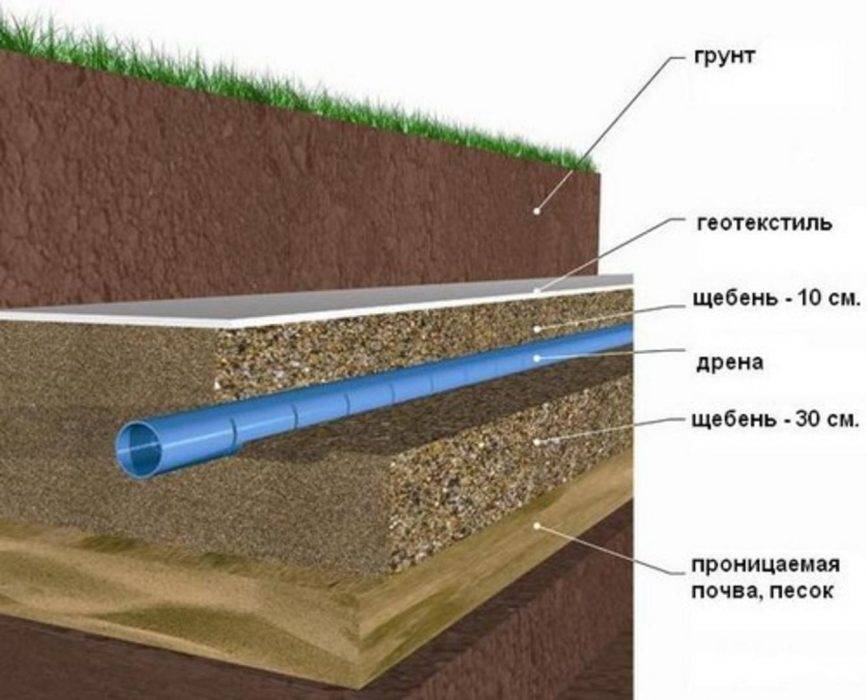 Действие кольцевого дренажа основано на понижении уровня подземных вод внутри защищаемого контура, что обеспечивает защиту от подтопления подземных сооружений и заглубленных частей зданий. Глубина этого понижения зависит от заглубления труб относительно уровня подземных вод, а также от размеров защищаемого контура. Кольцевые дрены располагаются на некотором удалении от сооружения, благодаря этому они могут быть установлены уже после его возведения. В этом отношении кольцевой дренаж выгодно отличается от пластового, который может быть устроен только одновременно со строительством сооружения.
Действие кольцевого дренажа основано на понижении уровня подземных вод внутри защищаемого контура, что обеспечивает защиту от подтопления подземных сооружений и заглубленных частей зданий. Глубина этого понижения зависит от заглубления труб относительно уровня подземных вод, а также от размеров защищаемого контура. Кольцевые дрены располагаются на некотором удалении от сооружения, благодаря этому они могут быть установлены уже после его возведения. В этом отношении кольцевой дренаж выгодно отличается от пластового, который может быть устроен только одновременно со строительством сооружения.
Пристенный дренаж
Пристенный дренаж состоит из дренажных пристенных конструкций чаще всего из профилированных мембран) и трубчатых дрен, уложенных с наружной стороны сооружения и служащих одновременно собирающим и отводящим дренажные воды трубопроводом. Пристенный дренаж применяется, как правило, практически во всех случаях как самостоятельно, так и совместно с другими видами дренажей.
Была ли статья полезна?
Устройство дренажей
ДРЕНАЖ. ДРЕНАЖНЫЕ СИСТЕМЫ.
Для защиты заглубленных частей зданий (подвалов, технических подполий, приямков и т.п.), внутриквартальных коллекторов, коммуникационных каналов от подтопления грунтовыми водами должны предусматриваться дренажи.
Дренаж — универсальное эффективное решение проблемы вредного воздействия высоких грунтовых вод, защиты территории участка от подтопления, а фундаментных конструкций – от замачивания и проникновения воды в подземный контур зданий. Грамотно выполненная дренажная система избавит застройщика от многочисленных технических проблем, сэкономит деньги и нервные клетки. Прежде всего, дренаж — это инженерно-техническое сооружение, которое собирает и отводит отфильтрованные и подземные воды, скопившиеся под толщей грунта, или же какого-либо материала, например, гравийной подсыпки.
Устройство дренажей обязательно в случаях расположения:
— Полов подвалов, технических подполий, внутриквартальных коллекторов, каналов для коммуникаций и т.п. ниже расчетного уровня подземных вод или если превышение полов над расчетным уровнем подземных вод менее 50 см.;
— Полов эксплуатируемых подвалов, внутриквартальных коллекторов, каналов для коммуникаций в глинистых и суглинистых грунтах независимо от наличия подземных вод;
— Полов подвалов, расположенных в зоне капиллярного увлажнения, когда в подвальных помещениях не допускается появления сырости;
— Полов технических подполий в глинистых и суглинистых грунтах при их заглублении более 1,3 м от планировочной поверхности земли независимо от наличия подземных вод;
— Полов технических подполий в глинистых и суглинистых грунтах при их заглублении менее 1,3 м от планировочной поверхности земли при расположении пола на фундаментной плите, а также в случаях, если с нагорной стороны к зданию подходят песчаные линзы или с нагорной стороны к зданию расположен тальвег.
Проектирование дренажей следует выполнять на основании конкретных данных о гидрогеологических условиях места строительства объекта, степени агрессивности подземных вод к строительным конструкциям, объемно-планировочных и конструктивных решений защищаемых зданий и сооружений, а также функциональным назначением этих помещений.
Следует иметь в виду, что устройство дренажной системы вокруг здания не исключает противокапиллярной обмазочной или окрасочной гидроизоляции стен подземных сооружений, соприкасающихся с грунтом. Такая гидроизоляция должна устраиваться во всех случаях, независимо от устройства дренажей.
Работники компании «Изотех СПб» занимаются устройством дренажей как в частном секторе с 1992 года, защищая подвальные помещения жилых домов от затопления, так и дренажными системами применительно к многоэтажным жилым и общественным зданиям, а также промышленным зданиям и сооружениям. Мы выполняем:
— Глубинный дренаж участка;
— Траншейный дренаж вокруг зданий и сооружений;
— Пристенный кольцевой дренаж вокруг зданий и сооружений.
— Устройство дренажей системными материалами «МАКСДРЕЙН» фирмы DRIZORO (Испания)
Мы работаем в любом регионе России. Звоните!
Дренажи земляного полотна
Кюветы и канавы при достаточных сечении и глубине хорошо осуществляют отвод воды от земляного полотна. Однако для полного осушения земляного полотна отвода только поверхностных вод часто недостаточно. Для осушения балластных лож необходимо устроить подземный дренаж. Дренажи устраивают также для отвода грунтовых вод, для осушения станционных площадок, для отвода воды от переездов и пересечений железнодорожных линий в одном уровне; нередко устраивают дренажи вдоль станционных платформ или других асфальтированных площадей, с которых может стекать на прилегающие пути значительное количество воды.
Дренажи не эффективны при устройстве в слабоводопроницаемых грунтах, например в глинах. Увлажнение таких грунтов и потеря ими устойчивости чаще являются следствием перемещения капиллярной влаги. Прекратить капиллярное насыщение таких грунтов водой можно только путем устройства капиллярного прерывателя из высокопористых материалов: песка, гравия или камня. Однако при наличии в глинах воды, свободно циркулирующей по трещинам, правильно спроектированные дренажи могут оказаться достаточно эффективными, осушая глины так же, как и лежащие выше грунты.
Увлажнение таких грунтов и потеря ими устойчивости чаще являются следствием перемещения капиллярной влаги. Прекратить капиллярное насыщение таких грунтов водой можно только путем устройства капиллярного прерывателя из высокопористых материалов: песка, гравия или камня. Однако при наличии в глинах воды, свободно циркулирующей по трещинам, правильно спроектированные дренажи могут оказаться достаточно эффективными, осушая глины так же, как и лежащие выше грунты.
Для устройства дрен чаще всего применяют дырчатые гончарные трубы и перфорированные трубы из гофрированного железа. Ранее в дренажах широко применялись гончарные трубы, однако вследствие низкой прочности на сжатие они легко разрушались, а вследствие отсутствия сцепления в стыках смещались в сторону под воздействием вибрации от проходящих поездов, что вызывало закупорку дренажа. В некоторых случаях оказалось успешным применение пропитанных креозотом четырехугольных деревянных труб из кипариса и труб из пористого бетона.
Устройство дренажа.

Сооружение дренажей обычно производится снизу вверх по течению воды, начиная от выпуска дренажа. Это необходимо для отвода по траншее воды от места работы. Одним из важнейших условий обеспечения хорошей работы дренажа является соблюдение одинакового продольного уклона дренажной траншеи. В каждом допущенном понижении продольного профиля трубы будут заиливаться. Изменить уклон, чтобы исправить допущенное нарушение профиля, можно, увеличив его по направлению к выпуску для ускорения стока воды. При необходимости изменить уклон в точках перелома должны устраиваться отстойники.
Выпуски дренажей обычно оформляют в виде каменного оголовка, а отверстие трубы закрывают решеткой, чтобы кролики и другие мелкие грызуны не гнездились в трубах.
При осушении балластных лож в выемках необходимо предварительно обследовать глубину ложа с достаточно частым бурением разведочных скважин с тем, чтобы правильно выбрать глубину заложения продольного и поперечных дренажей, которая определяется глубиной наиболее пониженной точки дна ложа. Обычно дренажи устраивают на расстоянии 2,70 м от оси ближайшего пути, а глубину их принимают на 0,90 м ниже дна кювета. Наименьший допустимый продольный уклон продольных дренажей 0,002, однако лучше принимать его не менее 0,004; наименьший уклон поперечных дренажей 0,004, но предпочтительно принимать 0,008, чтобы предупредить заиливание.
Обычно дренажи устраивают на расстоянии 2,70 м от оси ближайшего пути, а глубину их принимают на 0,90 м ниже дна кювета. Наименьший допустимый продольный уклон продольных дренажей 0,002, однако лучше принимать его не менее 0,004; наименьший уклон поперечных дренажей 0,004, но предпочтительно принимать 0,008, чтобы предупредить заиливание.
На некоторых железных дорогах принято устраивать междупутные дренажи на двухпутных линиях (рис. 1) или односторонние дренажи на однопутных; однако обычно для осушения земляного полотна дренажи устраивают по обеим сторонам пути под каждым кюветом. Выпуски дренажей устраивают обычно там, где глубина дренажа достигает 0,60 м. Отвод воды от оголовка осуществляется открытой канавой.
Рис. 1. Междупутный дренаж из полукруглых гончарных труб подготовленный к засыпке дренирующим материалом
Поперечные дренажи для осушения подрельсовой части земляного полотна обычно располагают через ползвена, хотя глубина и очертание дна балластного ложа могут потребовать и другого расположения. При двусторонних продольных дренажах выпуски поперечных дренажей устраивают в оба продольных дренажа, располагая их в шахматном порядке.
При двусторонних продольных дренажах выпуски поперечных дренажей устраивают в оба продольных дренажа, располагая их в шахматном порядке.
При осушении глубоких балластных лож или участков разжижений на насыпях продольные дренажи устраивают на расстоянии около 3,0 м от подошвы насыпи при глубине около 1,80 м; таким образом они оказываются за пределами зоны осадок грунта. В зависимости от глубины и очертаний балластного ложа поперечные прорези в насыпях располагают на расстоянии от 3 до 12 м при наименьшем уклоне 0,05.
Устройство дренажа на участке — совет эксперта от Геотех
Если ваш загородный участок расположен в низине или грунтовые воды находятся высоко, то стоит подумать об устройстве дренажной системе, благо сделать качественный дренаж можно на выбор — своими руками или заказав услуги специалистов. Без дренажа вас ждёт сплошное разочарование от проживания за городом — подвал будет постоянно подтапливаться, сырость начнёт разрушать фундамент и на участке не удастся избавиться от луж.
Устройство дренажа поможет решить сразу две задачи:
- Отвести с участка воду, выпадающую в виде осадков,
- Отвести высоко расположенные грунтовые воды.
Затраты окупятся сторицей, так как на участке и в подвальном помещении будет сухо, хозяевам не придётся перепрыгивать через лужи, а в подвале пропадёт сырость.
Отвод грунтовых вод защитит от разрушения фундамент и корневую систему растений, а дренирование воды от дождя и таянья снега поможет превратить участок из болота в красивую лужайку.
Обустройство дренажа состоит из нескольких этапов:
- Проектирования,
- Монтажа дренажа (поверхностный или глубинный).
Проектирование
Для грамотного проектирования необходимо знать, что дренажная система состоит из:
- Дренажной трубы,
- Дренажного слоя (фильтрационной и инфильтрационной прослойки).
Трубы в системе соединяются фитингами и предназначены для отвода воды, а дренажный слой пропускает воду, но за счёт фильтрационной прослойки задерживает крупные фрагменты грунта от попадания в трубы и их засорения. Отличия фильтрационного и инфильтрационного слоя в том, что что первый фильтрует воду и задерживает частички грунта, что предотвращает заиливание системы, а второй необходим для отвода воды из зоны соприкосновения с грунтом. Для фильтрации хорошо подходит геотекстиль, так как он хорошо пропускает воду, но фильтрует частички грунта.
Отличия фильтрационного и инфильтрационного слоя в том, что что первый фильтрует воду и задерживает частички грунта, что предотвращает заиливание системы, а второй необходим для отвода воды из зоны соприкосновения с грунтом. Для фильтрации хорошо подходит геотекстиль, так как он хорошо пропускает воду, но фильтрует частички грунта.
В некоторых дренажных системах необходим разделяющий слой и ступенчатый фильтр. Первый укладывается, как прослойка, между фундаментом и дренажом, второй состоит из нескольких слоёв с разным уровнем водопроницаемости.
При расчёте необходимых свойств дренажной системы стоит учитывать следующие моменты:
- Химический состав грунтовой воды,
- Нет ли на участке тектонических нарушений,
- Особенности грунта и глубину залегания грунтовых вод,
- Степень устойчивости грунтовых пород.
Так же учитывайте, что угол уклона труб должен составлять 0,5−0,7% к месту сбора воды, а также обязательно проектируйте ревизионные колодцы, которые необходимы для контроля за работой дренажной системы и её промывки. Оптимальный диаметр колодцев 300−320 мм, а устанавливать их надо на точках поворота дренажа, например, по углам периметра здания.
Оптимальный диаметр колодцев 300−320 мм, а устанавливать их надо на точках поворота дренажа, например, по углам периметра здания.
Если проектируется пристенный дренаж, то он должен обходить все стены по внешнему периметру, а нижняя часть труб должна располагаться на 20−50 см ниже уровня нижней точки фундамента.
Монтаж дренажа
Если посмотреть на классический дренаж в разрезе, то мы увидим в центре дренажную трубу, которая со всех сторон окружена щебнем. Сверху и снизу щебня находится песчаная прослойка, а весь контур труба-щебень-песок облегает геотекстиль, обладающий отличными фильтрующими свойствами.
На первом этапе при устройстве дренажа на загородном участке на расстоянии до 2 метров по периметру здания прокапывается траншея, глубина которой зависит от уровня грунтовых вод и глубины залегания фундамента. В соответствии с техническими требованиями нижний уровень траншеи должен быть на 20−50 см ниже основания фундаментной конструкции.
Далее от траншеи делаются отводы, по которым и будет происходить слив воды. Не забываем про угол уклона, иначе вода банально станет в трубах и уровень дренирования будет на нуле. Не забываем сразу готовить на углах периметра здания ревизионные колодцы, без них очистить систему от заиливания будет проблематично.
Не забываем про угол уклона, иначе вода банально станет в трубах и уровень дренирования будет на нуле. Не забываем сразу готовить на углах периметра здания ревизионные колодцы, без них очистить систему от заиливания будет проблематично.
Следующий этап — это укладка геотекстиля, тут важно так рассчитать ширину полотна, чтобы оно захватывало не только дренажную трубу, но подсыпной слой щебня. Выбирая геотекстильное полотно отдавайте предпочтение синтетику с максимальной водопропускной способностью, так как материал должен без проблем пропускать воду, но задерживать фрагменты грунта.
После укладки синтетика засыпается слой щебня при толщине слоя 10−15 см, затем в траншею и отводы укладывается дренажная труба, по которой и будет осуществляться отвод излишка грунтовой воды и влаги от дождей и таяния снега.
Внимание! Очередной этап требует внимательности — трубу в дренажной системе надо соединить с трубой отвода через дренажные колодцы. Для стыковки используются специальные фитинги, соединители, двойники и тройники, в зависимости от конфигурации системы. Все стыки должны быть герметичны, иначе вода будет уходить не в отвод, а назад в грунт!
Все стыки должны быть герметичны, иначе вода будет уходить не в отвод, а назад в грунт!
Предпоследний этап обустройства дренажной системы — это засыпка верхнего слоя щебня и устройство песчаной прослойки сверху и снизу дренажа. Завершаются работы захлёстом оставшихся концов геотекстиля и засыпкой его грунтом или песком.
Фильтрующие функции в системы выполняет щебень и геотекстиль, первый фильтрует крупные фракции подсыпки и грунта, второй предотвращает попадание в трубы мелких фрагментов. Не рекомендуем экономить на геотекстиле, так как стоит материал недорого, но дренажная система прослужит без капитальной очистки в 2−2,5 раза дольше.
Поделитесь информацией:
2.7. Дренажи «ПРАВИЛА УСТРОЙСТВА И БЕЗОПАСНОЙ ЭКСПЛУАТАЦИИ ТРУБОПРОВОДОВ ПАРА И ГОРЯЧЕЙ ВОДЫ. ПБ 03-75-94» (утв. Постановлением Госгортехнадзора РФ от 18.07.94 N 45) (ред. от 13.01.97)
не действует
Редакция от 01.01.1970
Подробная информация
| Наименование документ | «ПРАВИЛА УСТРОЙСТВА И БЕЗОПАСНОЙ ЭКСПЛУАТАЦИИ ТРУБОПРОВОДОВ ПАРА И ГОРЯЧЕЙ ВОДЫ. ПБ 03-75-94″ (утв. Постановлением Госгортехнадзора РФ от 18.07.94 N 45) (ред. от 13.01.97) ПБ 03-75-94″ (утв. Постановлением Госгортехнадзора РФ от 18.07.94 N 45) (ред. от 13.01.97) |
| Вид документа | постановление, нормы, правила |
| Принявший орган | госгортехнадзор рф |
| Номер документа | ПБ 03-75-94 |
| Дата принятия | 01.01.1970 |
| Дата редакции | 01.01.1970 |
| Дата регистрации в Минюсте | 01.01.1970 |
| Статус | не действует |
| Публикация |
|
| Навигатор | Примечания |
2.7.1. В нижних точках каждого отключаемого задвижками участка трубопровода должны предусматриваться спускные штуцера, снабженные запорной арматурой, для опорожнения трубопровода.
Для отвода воздуха в верхних точках трубопроводов должны быть установлены воздушники.
2.7.2. Все участки паропроводов, которые могут быть отключены запорными органами, для возможности их прогрева и продувки должны быть снабжены в концевых точках штуцером с вентилем, а при давлении свыше 2,2 МПа (22 кгс/кв. см) — штуцером и двумя последовательно расположенными вентилями: запорным и регулирующим. Паропроводы на давление 20 МПа (200 кгс/кв. см) и выше должны обеспечиваться штуцерами с последовательно расположенными запорным и регулирующим вентилями и дроссельной шайбой. В случаях прогрева участка паропровода в обоих направлениях продувка должна быть предусмотрена с обоих концов участка.
см) — штуцером и двумя последовательно расположенными вентилями: запорным и регулирующим. Паропроводы на давление 20 МПа (200 кгс/кв. см) и выше должны обеспечиваться штуцерами с последовательно расположенными запорным и регулирующим вентилями и дроссельной шайбой. В случаях прогрева участка паропровода в обоих направлениях продувка должна быть предусмотрена с обоих концов участка.
Устройство дренажей должно предусматривать возможность контроля за их работой во время прогрева трубопровода.
2.7.3. Нижние концевые точки паропроводов и нижние точки их изгибов должны снабжаться устройством для продувки.
2.7.4. Места расположения и конструкция дренажных устройств трубопроводов устанавливаются проектной организацией.
2.7.5. Непрерывный отвод конденсата через конденсационные горшки или другие устройства обязателен для паропроводов насыщенного пара и для тупиковых участков паропроводов перегретого пара.
Для тепловых сетей непрерывный отвод конденсата в нижних точках трассы обязателен независимо от состояния пара.
Устройство дренажей и воздушников на трубопроводах
Дренажные устройства и воздушники на трубопроводах групп А и Б после гидравлического испытания трубопроводов срезаются, а отверстия после срезки при помощи накладки завариваются гарантийным швом. Если по технологическим требованиям дренажные устройства необходимо сохранить, то они должны иметь дренаж в закрытые системы. [c.128]
Для нормальной эксплуатации трубопроводов необходимо устройство дренажей и воздушников. Из заполняемого трубопровода воздух вытесняется через воздушник, установленный в самой верхней отметке. Через тот же воздушник в опорожняемый трубопровод поступает атмосферный воздух (или инертный газ из емкости). Воздушник представляет собой штуцер диаметром 15—50 мм с вентилем и заглушкой, рассчитанными на максимально возможные в трубопроводе давление и температуру. [c.197]
Устройство дренажей и воздушников на трубопроводах [c. 238]
238]
При разработке обвязки аппаратов колонного типа целесообразно начинать работу с проведения трубопроводов, идущих вверх из нижней части аппарата. Как правило, это очень крупные трубопроводы. После того как они проведены, проектировщику-монтажнику ясно видно пространство, оставшееся свободным. При этом не следует упускать из вида свободный сектор на всю высоту аппарата для спуска и подъема арматуры и деталей аппарата во время ремонта при помощи кран-балки. В большинстве случаев аппараты должны иметь штуцеры и соответствующую обвязку для продувки, дренажа, воздушника, а также предохранительного клапана. Если одно из перечисленных устройств не показано на технологической схеме, то проектировщику-монтажнику все же следует обратиться к технологу и удостовериться в том, что это не ошибка. [c.140]
Дренажными устройствами оборудуют трубопроводы, в которых в процессе эксплуатации происходит значительная конденсация и скопление жидкости. Опорожнение трубопровода производится в нижних точках каждого отключаемого задвижками участка трубопровода через спускные штуцера. Для отвода воздуха из жидкостных и паровых линий во время заполнения в верхних точках трубопроводов устанавливают штуцера с краном или вентилем, называемые воздушниками. При опорожнении трубопровода воздушники также должны быть открытыми. Расположение и конструкция дренажей и воздушников указываются в проекте трубопровода. [c.238]
Для отвода воздуха из жидкостных и паровых линий во время заполнения в верхних точках трубопроводов устанавливают штуцера с краном или вентилем, называемые воздушниками. При опорожнении трубопровода воздушники также должны быть открытыми. Расположение и конструкция дренажей и воздушников указываются в проекте трубопровода. [c.238]
Наружный осмотр трубопровода имеет целью проверку готовности его к проведению испытаний. При наружном осмотре проверяются соответствие смонтированного трубопровода проектной документации правильность установки запорных устройств, легкость их закрывания и открывания установка всех проектных креплений и снятие всех временных креплений окончание всех сварочных работ, включая врезки воздушников и дренажей завершение работ по термообработке (при необходимости). [c.168]
Дренаж паропроводов по,постоянной схеме проводится череа специальные дренажные устройства, которые устанавливаются перед вертикальными подъемами и через определенное расстояние на прямых участках. Конденсат через конденсатоотводчики направляется в сборный конденсатопровод. Для пускового дренажа предусматривают штуцеры с запорной арматурой. Конденсат, образующийся при прогреве паропроводов от точек пускового дренажа сбрасывается наружу. Для дренажа трубопроводов горячей воды и конденсатопроводов следует предусматривать спускники (устройства для спуска воды из нижних точек) и воздушники (устройства для выпуска воздуха из верхних точек). При выборе диаметра спускника нужно обеспечить спуск воды из дренируемого участка не более чем за 5 ч. [c.175]
Конденсат через конденсатоотводчики направляется в сборный конденсатопровод. Для пускового дренажа предусматривают штуцеры с запорной арматурой. Конденсат, образующийся при прогреве паропроводов от точек пускового дренажа сбрасывается наружу. Для дренажа трубопроводов горячей воды и конденсатопроводов следует предусматривать спускники (устройства для спуска воды из нижних точек) и воздушники (устройства для выпуска воздуха из верхних точек). При выборе диаметра спускника нужно обеспечить спуск воды из дренируемого участка не более чем за 5 ч. [c.175]
Дренаж: виды и типы, устройство дренажа
Некоторые негативные последствия переувлажнения грунтов:
- Проседание и деформация фундаментов и стен;
- увеличение коррозионной активности грунтов и грунтовых вод по отношению к бетону и металлу вызывающие разрушение несущих конструкций;
- затопление подземных частей зданий и сооружений;
- образование плесени и грибкового налета;
- морозное пучение грунтов с просадкой при оттаивании;
- образование наледей;
- заболачивание территории;
- ускорение процессов разложения и распространения инфекций, и как следствие ухудшение санитарно-гигиенических условий;
- возникновение угрозы оползневых смещений на склонах и откосах;
- деградация зелёных насаждений.

Разделение и виды дренажей
(Для более полного ознакомления с типами дренажных систем, проектированием и устройством дренажа рекомендуем ознакомиться со статьей «Дренажные системы».)
В зависимости от расположения по отношению к водоупору выделяют два типа дренажей: СОВЕРШЕННЫЙ и НЕСОВЕРШЕННЫЙ.
Дренаж совершенного типа закладывается на водоупоре, и полностью пронизывает водоносный слой. Дренаж несовершенного типа закладывается выше водоупора. Если водоупорный слой находится на небольшой глубине, то предпочтение следует отдавать дренажам совершенного типа.
По конфигурации в плане различают: КОНТУРНЫЕ, ЛИНЕЙНЫЕ (ДВУХ , ТРЁХЛИНЕЙНЫЕ ), КОМБИНИРОВАННЫЕ схемы.
По эффекту водозащиты дренажи бывают: ОБЩИЕ — обеспечивают общее понижение грунтовых вод на осушаемой территории и МЕСТНЫЕ — для защиты отдельно стоящего здания. К общим дренажам относятся ГОЛОВНОЙ или БЕРЕГОВОЙ и СИСТЕМАТИЧЕСКИЙ.
Для осушения территорий, подтопляемых потоком грунтовых вод с областью питания, расположенной вне этих территорий, следует устраивать ГОЛОВНОЙ дренаж. Квартиры посуточно тут, гостиницы в Новосибирске здесь. Закладывается головной дренаж по верхней, по отношению к подземному потоку, границе дренируемой территории. Оптимальное решение пересечение трассой дренажа потока подземных вод по всей ширине с заглублением дрен в водоупорный слой.
Квартиры посуточно тут, гостиницы в Новосибирске здесь. Закладывается головной дренаж по верхней, по отношению к подземному потоку, границе дренируемой территории. Оптимальное решение пересечение трассой дренажа потока подземных вод по всей ширине с заглублением дрен в водоупорный слой.
На территориях, где грунтовые воды не имеют ярко выраженного направления потока, следует устраивать систематический дренаж.
Расстояние между дренами, сечение дренажных труб и глубина их заложения зависят от многих факторов и определяются расчётом. На практике головной и систематический дренажи часто применяются совместно.
К местным дренажам относятся среди прочих: КОЛЬЦЕВОЙ, ПРИСТЕННЫЙ, ПЛАСТОВЫЙ и КОМБИНИРОВАННЫй.
# 1 для хирургии глаза LASIK в Тусоне
Когда лекарства или лазерные процедуры не могут адекватно контролировать внутриглазное давление (ВГД), или если побочные эффекты препятствуют дальнейшему использованию лекарств, операция становится необходимой для достижения желаемого уровня ВГД. Операция по поводу глаукомы снижает ВГД либо за счет увеличения оттока жидкости из глаза, либо за счет уменьшения выработки внутриглазной жидкости.
Операция по поводу глаукомы снижает ВГД либо за счет увеличения оттока жидкости из глаза, либо за счет уменьшения выработки внутриглазной жидкости.
Следует помнить, что повреждение зрительного нерва и последующая потеря зрения, вызванная глаукомой, не могут быть устранены. Таким образом, цель операции не в улучшении зрения, а в предотвращении дальнейшей потери зрения. В настоящее время не существует лечения глаукомы, которое могло бы восстановить зрение, уже утраченное из-за болезни. По этой причине ранняя диагностика и лечение жизненно важны. Мы рекомендуем прочитать раздел о глаукоме, прежде чем продолжить здесь.
В этой статье описываются дренажные устройства от глаукомы, обычно выполняемая хирургическая процедура, используемая для лечения многих форм глаукомы.
Введение
Известная как «дренажное устройство глаукомы», «трубочный шунт», «клапан глаукомы» или «Сетон», эта процедура часто выполняется после того, как другие формы хирургии фильтрации глаукомы, чаще всего трабекулэктомия, не смогли адекватно контролировать внутриглазное давление ( ВГД). Однако все чаще она выполняется в качестве процедуры начальной фильтрации и обычно является процедурой выбора в случаях, когда считается, что существует высокий риск неэффективности трабекулэктомии, таких как неоваскулярная или воспалительная глаукома. Дренажное устройство состоит из небольшой трубки, которая вставляется в глаз, обычно в переднюю камеру рядом с краем роговицы, и пластиковой пластинки, которая помещается за пределами глаза под конъюнктивой, прозрачной мембраной, покрывающей глаз. Пластина немного похожа на резервуар, создавая пространство для сбора водянистой влаги, как пузырь при трабекулэктомии.
Однако все чаще она выполняется в качестве процедуры начальной фильтрации и обычно является процедурой выбора в случаях, когда считается, что существует высокий риск неэффективности трабекулэктомии, таких как неоваскулярная или воспалительная глаукома. Дренажное устройство состоит из небольшой трубки, которая вставляется в глаз, обычно в переднюю камеру рядом с краем роговицы, и пластиковой пластинки, которая помещается за пределами глаза под конъюнктивой, прозрачной мембраной, покрывающей глаз. Пластина немного похожа на резервуар, создавая пространство для сбора водянистой влаги, как пузырь при трабекулэктомии.
Для простоты представьте, что глаукома вызвана закупоркой дренажа. Водянистая жидкость постоянно создается, но не может выйти достаточно быстро, создавая давление и повреждая зрительный нерв. Дренажное устройство обеспечивает утечку жидкости с низким сопротивлением, что приводит к более низкому и лучше контролируемому давлению. Жидкость, которая покидает глаз через трубку, стекает в пространство вокруг пластинки под конъюнктивой, прежде чем снова впитаться в кровоток.
Доступен ряд дренажных устройств от различных производителей, различающихся по форме и размеру.Наиболее существенное различие между устройствами — наличие или отсутствие клапана ограничения потока. В некоторых устройствах небольшой клапан служит для ограничения количества жидкости, которая может вытекать из глаза. Клапан должен закрываться, если ВГД падает слишком низко, чтобы избежать гипотонии или слишком низкого давления, которое может повредить глаз. Дренажные устройства без клапанов должны быть временно заблокированы во время имплантации, чтобы избежать гипотонии сразу после процедуры, как будет более подробно описано ниже.Тип используемого устройства зависит от состояния глаза, в частности от уровня ВГД и тяжести заболевания, а также от предпочтений хирурга с учетом множества факторов.
Подробное описание процедуры
Операция с использованием дренажного устройства обычно выполняется амбулаторно под местной анестезией с седацией внутривенно — вы будете бодрствовать, но расслаблены и не будете испытывать дискомфорта. После очистки кожи вокруг глаза на глаз накладывается хирургическая простыня для сохранения стерильности.Небольшое приспособление, известное как зеркало для век, устанавливается для того, чтобы держать веки открытыми во время процедуры. Глаз поворачивается вниз или вверх в зависимости от того, где будет располагаться хирургическое поле, обнажая конъюнктиву и склеру. На конъюнктиве делается разрез, который затем осторожно приподнимается и отделяется от склеры, а ткань тщательно рассекается, чтобы создать карман, в котором можно разместить пластину устройства. Затем устройство помещается под конъюнктиву в карман и пришивается к склере, чтобы сохранить свое положение.Если в устройстве нет клапана, трубка плотно закрывается швом, который растворяется в течение шести-восьми недель. Затем трубка отрезается до необходимой длины и делается небольшой разрез в глазу, через который затем вводится трубка. Трубка также пришивается к склере, чтобы предотвратить движение, и затем может быть покрыта трансплантатом, обычно донорской тканью роговицы человека, который защищает ее от повреждений.
После очистки кожи вокруг глаза на глаз накладывается хирургическая простыня для сохранения стерильности.Небольшое приспособление, известное как зеркало для век, устанавливается для того, чтобы держать веки открытыми во время процедуры. Глаз поворачивается вниз или вверх в зависимости от того, где будет располагаться хирургическое поле, обнажая конъюнктиву и склеру. На конъюнктиве делается разрез, который затем осторожно приподнимается и отделяется от склеры, а ткань тщательно рассекается, чтобы создать карман, в котором можно разместить пластину устройства. Затем устройство помещается под конъюнктиву в карман и пришивается к склере, чтобы сохранить свое положение.Если в устройстве нет клапана, трубка плотно закрывается швом, который растворяется в течение шести-восьми недель. Затем трубка отрезается до необходимой длины и делается небольшой разрез в глазу, через который затем вводится трубка. Трубка также пришивается к склере, чтобы предотвратить движение, и затем может быть покрыта трансплантатом, обычно донорской тканью роговицы человека, который защищает ее от повреждений. Как только все будет на месте, конъюнктива зашивается обратно в нормальное положение над пластиной и трубкой.
Как только все будет на месте, конъюнктива зашивается обратно в нормальное положение над пластиной и трубкой.
После завершения операции глаз обычно плотно закрывают и защищают жестким пластиковым экраном на ночь. Обычно возникает небольшой дискомфорт и зуд. Сильная боль бывает нечасто.
На следующий день после операции
На следующее утро вы придете в офис на послеоперационный осмотр. Пластырь и щиток будут удалены, и хирург проверит ваше зрение, ВГД и внешний вид глаза, включая пластину и трубку. На этом этапе будут даны инструкции относительно приемлемых уровней активности и использования послеоперационных глазных капель, включая стероиды и антибиотики.Очень важно принимать капли в соответствии с предписаниями, чтобы операция зажила должным образом. Степень допустимой физической активности, включая способность управлять автомобилем в дни после операции, зависит от конкретной ситуации каждого пациента и должна оцениваться индивидуально. В общем, следует избегать напряженной деятельности, подъема тяжестей и наклонов в течение первых 1-2 недель.
Первые несколько недель после операции
Обычно дискомфорт незначительный в первые недели после операции.Глаз может немного болеть, и обычно возникает ощущение царапания и инородного тела из-за наложения швов. В эти первые дни зрение весьма разнообразно, от почти нормального до довольно нечеткого. Не беспокойтесь, если зрение изначально плохое, так как острота зрения обычно возвращается к дооперационному уровню через несколько недель, хотя может потребоваться больше времени и обычно немного колеблется вначале.
Вы будете находиться под тщательным наблюдением в течение первых одного-двух месяцев после операции, поскольку этот период времени является наиболее важным для достижения успешного результата.Глазные капли кортикостероидов будут приниматься в течение этого времени по графику постепенного снижения доз, и они имеют решающее значение для достижения хорошего результата. Также в течение первой недели будут назначены капли с антибиотиком. Иногда могут потребоваться и другие лекарства.
Клапанные устройства дренируются немедленно, что часто приводит к изначально низкому ВГД, которое увеличивается в течение первых нескольких послеоперационных недель. Нередко у этих устройств будет фаза гипертонии или высокого давления, часто через 6-8 недель после операции.Хотя в это время может потребоваться дополнительное лечение глаукомы для контроля ВГД, их часто можно уменьшить, поскольку давление упадет в течение следующих месяцев.
С другой стороны, устройства без клапана не дренируют вначале, так как они были закрыты рассасывающейся нитью. Это дает время для заживления окружающих тканей, прежде чем шов растворится и вода начнет стекать. Хотя имплантаты без клапана могут не контролировать ВГД так же, как клапанные устройства в течение первых шести-восьми недель после операции, исследования показывают, что они приводят к более низкому давлению и несколько более высокому уровню успеха в долгосрочной перспективе.Как отмечалось ранее, выбор типа устройства для имплантации зависит от ряда факторов, которые принимает во внимание ваш хирург.
Операция с использованием дренажного устройства может привести к изменению рефракционного состояния глаза, что потребует изменения рецепта на очки. Глаз обычно хорошо заживает и достаточно стабилен для этого примерно через 8-10 недель после операции.
От месяцев до лет после операции
Операция с использованием дренажного устройства, как правило, является эффективной процедурой снижения ВГД, с вероятностью 60–80% поддержания внутриглазного давления на желаемом уровне через год.В отличие от трабекулэктомии, при которой примерно половине пациентов не требуются дополнительные препараты, снижающие ВГД, дренажные устройства с большей вероятностью потребуют дополнительных лекарств от глаукомы для поддержания адекватного уровня ВГД. С годами нередко начинает повышаться ВГД, что, возможно, требует применения дополнительных лекарств или дополнительной операции. Примерно в 20-40% случаев хирургическое вмешательство не позволяет адекватно контролировать ВГД после первого или двух лет. Затем может быть проведена дополнительная операция для достижения желаемого уровня давления в глазу.Может быть имплантировано второе дренажное устройство или рассмотрены другие варианты.
Затем может быть проведена дополнительная операция для достижения желаемого уровня давления в глазу.Может быть имплантировано второе дренажное устройство или рассмотрены другие варианты.
Пациенты, перенесшие операцию по установке дренажного устройства, имеют повышенный риск развития инфекции внутри глаза на протяжении всей жизни. Этот вид инфекции, известный как эндофтальмит, может серьезно повредить глаз и привести к потере зрения. Повышенный риск связан с открытием глаза; точно так же, как жидкость может легче выйти из глаза, так и бактериям легче проникнуть в него. Хотя этот риск, как правило, невелик, всем, кто перенес операцию по установке дренажного устройства, рекомендуется немедленно связаться со своим офтальмологом, если прооперированный глаз когда-либо станет значительно красным или болезненным, или если зрение внезапно ухудшится. .По этой причине использование контактных линз после процедур с дренажным устройством не рекомендуется.
Риск операции
Все хирургические процедуры сопряжены с риском осложнений. Некоторые риски являются общими для всех процедур и пациентов, а другие более специфичны для определенных типов операций или для пациентов с определенными состояниями. Подробное объяснение осложнений будет предоставлено с согласия хирургического вмешательства, если вы решите сделать операцию, и ваш врач рассмотрит конкретные проблемы, с которыми вы можете столкнуться, исходя из ваших уникальных обстоятельств.
Некоторые риски являются общими для всех процедур и пациентов, а другие более специфичны для определенных типов операций или для пациентов с определенными состояниями. Подробное объяснение осложнений будет предоставлено с согласия хирургического вмешательства, если вы решите сделать операцию, и ваш врач рассмотрит конкретные проблемы, с которыми вы можете столкнуться, исходя из ваших уникальных обстоятельств.
Осложнения
Осложнения при шунтировании трубки можно разделить на ранние (от нескольких дней до нескольких недель после операции) или поздние (от нескольких месяцев до нескольких лет после операции) проблемы. Здесь отмечены некоторые возможные хирургические осложнения:
Ранние осложнения:
- Неспособность контролировать ВГД, как подробно описано выше
- Кровотечение в глазу (гифема), обычно проходит в течение одной недели
- Низкое внутриглазное давление (гипотония), приводящее к повреждению сетчатки (макулопатия), скоплению жидкости или крови в слоях глаза (супрахориоидальная жидкость или кровоизлияние) или неглубокой передней камере
- Протечка раны, может потребоваться наложение дополнительных швов
- Двоение в глазах, обычно проходит через несколько недель
- Инфекция в глазу (эндофтальмит)
- Потеря центрального зрения, редко тяжелая потеря
Поздние осложнения:
- Катаракта (помутнение хрусталика глаза) — развитие или прогрессирование катаракты является довольно частым после операции по шунтированию трубки и может потребовать хирургического вмешательства по удалению катаракты в последующие годы.

- Опущенное веко (птоз)
- Утечка через конъюнктиву или обнажение устройства из-за разрушения конъюнктивы над пластиной или трубкой может вызвать гипотонию (см. Выше)
- Инфекция в глазу (эндофтальмит), риск увеличивается в результате утечки через конъюнктиву или воздействия устройства
- Недостаточность роговицы, может потребоваться операция по пересадке роговицы
Альтернативы хирургии дренажных устройств при глаукоме
Как и в случае с большинством других болезней, существует несколько вариантов лечения глаукомы.Как отмечалось ранее, операция обычно рассматривается, когда лекарства и лазерная трабекулопластика не смогли адекватно контролировать ВГД. Хирургия дренажного устройства, хотя и является часто выполняемой хирургической процедурой при глаукоме, не единственный доступный вариант. Другие хирургические процедуры могут быть рассмотрены в зависимости от типа глаукомы, состояния глаза и необходимого уровня ВГД. Ваш хирург при необходимости обсудит альтернативы для вашей конкретной ситуации. Некоторые из этих процедур подробно описаны в других статьях.
Некоторые из этих процедур подробно описаны в других статьях.
Дренажная имплантация при глаукоме
Что такое дренажные имплантаты от глаукомы?
Дренажные имплантаты от глаукомы Дренажные имплантаты от глаукомы — это небольшие протезы, которые устанавливаются для снижения внутриглазного давления и предотвращения дальнейшего повреждения зрительного нерва. Дренажная имплантация при глаукоме является альтернативой хирургии фильтрации глаукомы (трабекулэктомии). Известно, что у некоторых пациентов, особенно с некоторыми типами глаукомы, такими как афакическая глаукома, неоваскулярная глаукома и увеитическая глаукома, трабекулэктомия менее успешна в снижении внутриглазного давления из-за агрессивной реакции заживления.Кроме того, у пациентов, перенесших другие операции на глазах, дренажное устройство от глаукомы часто работает лучше, чем процедура трабекулэктомии для контроля внутриглазного давления. Следует отметить, что имплантат от глаукомы используется не для улучшения зрения, а для снижения внутриглазного давления и предотвращения дальнейшей потери зрения из-за глаукомы. В этом отношении этот имплант полностью отличается от того типа имплантата, который используется во время операции по удалению катаракты.
В этом отношении этот имплант полностью отличается от того типа имплантата, который используется во время операции по удалению катаракты.
Дренажные имплантаты от глаукомы также успешно используются в качестве начальной хирургической процедуры при глаукоме.На операцию, рекомендованную врачом, могут влиять различные факторы. Иногда имплант необходим, потому что ожидается обширное рубцевание внешних слоев глаза. По сравнению с каналом, выполненным при трабекулэктомии, трубка имплантата глаукомы с меньшей вероятностью будет заблокирована этой рубцовой тканью.
Как работают дренажные имплантаты?
Дренажные имплантаты от глаукомы бывают разных форм и размеров. Существует два основных типа имплантатов: имплантаты с клапаном и без клапана.Все эти имплантаты имеют конструкцию трубки и пластины. Независимо от того, какой тип имплантата используется, силиконовая трубка вставляется в переднюю часть глаза, обычно между роговицей и радужкой, но иногда используются и другие места. Трубка похожа на искусственный дренаж, позволяя жидкости проходить через нее к пластине, которая находится на поверхности глаза и действует как резервуар. Затем жидкость медленно просачивается через этот резервуар и всасывается в жидкости организма. Пластина имплантата обычно размещается под верхним веком.Если крышка не будет отодвинута, ни вы, ни ваша семья этого не заметите. При втянутом верхнем веке можно заметить прозрачное или белое пятно. Это пластырь, закрывающий трубку и предотвращающий раздражение. При использовании всех дренажных имплантатов для стабилизации внутриглазного давления может потребоваться 3 месяца или больше после операции, поскольку капсуле, окружающей пластину имплантата, необходимо время, чтобы созреть в глазу.
Трубка похожа на искусственный дренаж, позволяя жидкости проходить через нее к пластине, которая находится на поверхности глаза и действует как резервуар. Затем жидкость медленно просачивается через этот резервуар и всасывается в жидкости организма. Пластина имплантата обычно размещается под верхним веком.Если крышка не будет отодвинута, ни вы, ни ваша семья этого не заметите. При втянутом верхнем веке можно заметить прозрачное или белое пятно. Это пластырь, закрывающий трубку и предотвращающий раздражение. При использовании всех дренажных имплантатов для стабилизации внутриглазного давления может потребоваться 3 месяца или больше после операции, поскольку капсуле, окружающей пластину имплантата, необходимо время, чтобы созреть в глазу.
Типы дренажных имплантатов
Дренажные имплантаты с клапаном:
Имплантаты от глаукомы Ахмеда в настоящее время являются единственными клапанными имплантатами, используемыми в нашей практике.Эти имплантаты потенциально могут избежать низкого внутриглазного давления в раннем послеоперационном периоде. Доступны различные пластины имплантата Ахмеда, включая силикон (FP7, FP8), полиэтилен (M4) и полипропилен (S2, S3).
Доступны различные пластины имплантата Ахмеда, включая силикон (FP7, FP8), полиэтилен (M4) и полипропилен (S2, S3).
Дренажные имплантаты без клапана:
1. дренажные имплантаты Baerveld доступны в двух размерах (350 мм2 и 250 мм2)
2. дренажные имплантаты Molteno (одинарные или двойные пластины, Molteno 3)
Поскольку внутри этих трубок нет ограничительного клапана-устройства, эти имплантаты привязываются во время операции.В зависимости от типа используемого шва, лигатура часто самопроизвольно растворяется примерно через 6 недель, позволяя перетекать из трубки в пластину. Или, если ваш врач установил стент, чтобы заблокировать трубку, его можно удалить в офисе, чтобы ваш трубочный имплант работал. Обычно к шести неделям вокруг пластины образуется толстая капсула. Следовательно, когда жидкость проходит из глаза через трубку и к пластине, капсула оказывает некоторое сопротивление и помогает предотвратить слишком низкое внутриглазное давление.
Каковы мои шансы на успех после операции по дренажной имплантации глаукомы?
Исследования показали, что эффективность дренажных имплантатов при глаукоме аналогична эффективности трабекулэктомии. Следует отметить, что имплантаты от глаукомы иногда используются у пациентов с более сложными проблемами, и поэтому вероятность успеха у этих пациентов может быть ниже, чем при трабекулэктомии на стандартном глазу. Однако для многих пациентов эти имплантаты могут быть лучшим оставшимся вариантом.Примерно в 5-10% случаев требуется второй имплантат трубки для адекватного контроля внутриглазного давления. Когда необходима вторая трубка, ее обычно помещают в нижнюю часть глаза под нижним веком.
Помните, что цель операции по имплантации глаукомы — снизить внутриглазное давление и сохранить зрение. Он не восстановит уже утраченное зрение. Есть надежда, что за счет снижения глазного давления прооперированный глаз избежит дальнейшего глаукомного повреждения и сможет сохранить зрение. Как и при любой операции на глазах, существует риск потери зрения, хотя этот риск невелик. Иногда ваш врач совмещает операцию по имплантации трубки с операцией по удалению катаракты. В этих случаях может наблюдаться некоторое улучшение зрения после очистки катаракты и ее замены имплантатом прозрачной интраокулярной линзы.
Как и при любой операции на глазах, существует риск потери зрения, хотя этот риск невелик. Иногда ваш врач совмещает операцию по имплантации трубки с операцией по удалению катаракты. В этих случаях может наблюдаться некоторое улучшение зрения после очистки катаракты и ее замены имплантатом прозрачной интраокулярной линзы.
Что связано с процедурой зонда от глаукомы?
После обсуждения риска, преимуществ и альтернатив хирургическому вмешательству ваш врач примет решение о подходящем типе трубчатого имплантата, который будет вставлен в ваш глаз.Когда вы и ваш врач примете решение продолжить установку дренажного имплантата от глаукомы, вы встретитесь с нашим предоперационным планировщиком, который даст вам подробные инструкции о том, как подготовиться к предстоящей операции и что нужно сделать, чтобы добраться до операционной. для процедуры. См. Предоперационные инструкции для получения дополнительной информации.
Операция проводится амбулаторно в центре амбулаторной хирургии. В большинстве случаев операция занимает около часа, хотя вы будете в операционном центре около 3-4 часов.Операция обычно проводится под местной анестезией с внутривенной седацией. Инъекция местного анестетика полностью обезболивает глаз, поэтому не возникает дискомфорта и глаз не двигается во время операции. В редких случаях используется общий наркоз, и пациента укладывают спать перед операцией. Местная анестезия дает несколько преимуществ, включая меньшую послеоперационную боль, отсутствие боли в горле из-за дыхательной трубки, используемой при общей анестезии, и быстрое возвращение к нормальной активности без тошноты, часто ощущаемой после общей анестезии.При местной анестезии риск меньше, чем при использовании общей анестезии, особенно у пожилых людей или людей с проблемами со здоровьем.
В большинстве случаев операция занимает около часа, хотя вы будете в операционном центре около 3-4 часов.Операция обычно проводится под местной анестезией с внутривенной седацией. Инъекция местного анестетика полностью обезболивает глаз, поэтому не возникает дискомфорта и глаз не двигается во время операции. В редких случаях используется общий наркоз, и пациента укладывают спать перед операцией. Местная анестезия дает несколько преимуществ, включая меньшую послеоперационную боль, отсутствие боли в горле из-за дыхательной трубки, используемой при общей анестезии, и быстрое возвращение к нормальной активности без тошноты, часто ощущаемой после общей анестезии.При местной анестезии риск меньше, чем при использовании общей анестезии, особенно у пожилых людей или людей с проблемами со здоровьем.
После операции глаз закрывают повязкой и на ночь закрывают пластиковым щитком. На следующее утро после операции повязка / щиток удаляется, и глаз осматривается офтальмологом. Затем используются глазные капли, предотвращающие инфекцию и уменьшающие воспаление. Важно принимать их в соответствии с указаниями вашего офтальмолога, поскольку они могут иметь большое значение для успеха процедуры.Для получения дополнительных сведений щелкните «Послеоперационные инструкции».
Важно принимать их в соответствии с указаниями вашего офтальмолога, поскольку они могут иметь большое значение для успеха процедуры.Для получения дополнительных сведений щелкните «Послеоперационные инструкции».
Сразу после операции внутриглазное давление может быть не ниже. В зависимости от того, как проводится операция, в этот период можно продолжать прием лекарств от глаукомы. В течение нескольких недель после операции офтальмолог будет внимательно наблюдать за вашим глазом и часто осматривать вас.
При использовании имплантата без клапана, такого как имплантат Baerveldt или Molteno, трубка обычно открывается и начинает стекать примерно через 6 недель после операции.Когда это происходит, глазное давление может внезапно упасть, и вы можете почувствовать нечеткое зрение, боль вокруг глаз и / или светочувствительность. Это обычное явление, и если это произойдет, обращайтесь в наш офис с любыми вопросами.
После операции может пройти несколько месяцев для полного заживления и созревания имплантата в глазу. В это время нет ничего необычного в том, что ваше внутриглазное давление, а также ваше зрение колеблются. Вы будете готовы сменить рецепт на очки примерно через 2-3 месяца после операции.
В это время нет ничего необычного в том, что ваше внутриглазное давление, а также ваше зрение колеблются. Вы будете готовы сменить рецепт на очки примерно через 2-3 месяца после операции.
Пожалуйста, свяжитесь с Glaucoma Associates of Texas, если у вас есть вопросы о лечении глаукомы.
Консультации по дренажным устройствам для глаукомы
Благодаря недавним исследованиям, таким как Tube Versus
Исследование трабекулэктомии (TVT), популярность
дренажные устройства для глаукомы (GDD) в качестве начального хирургического вмешательства
терапия глаукомы усиливается даже в глазах
с сильным зрительным потенциалом и пациентов, которые считаются
быть хорошими кандидатами на трабекулэктомию.Все GDD
слить жидкость через силиконовую трубку, прикрепленную к
силиконовый или полипропиленовый эксплантат или пластина. 1,2 Поверхность
площадь пластины, материал пластины и наличие клапана
Механизм — это основные отличия GDD. 3
В настоящее время хирурги используют четыре основных трубных шунта:
Клапан Ахмеда Глаукомы (New World Medical, Inc. ),
),
Baerveldt (Abbot Medical Optics Inc.), глазной клапан Крупина
(Hood Laboratories) и Molteno (Molteno Ophthalmic
Ограничено). 3,4 Однако интерес к новым
представила Molteno 3 (Molteno Ophthalmic Limited; см.
Новое устройство для дренажа глаукомы ).
ИССЛЕДОВАНИЯ
Результаты исследования TVT за пять лет
В исследовании TVT сравнивались результаты 350-мм2
Имплантат глаукомы Баервельда к имплантатам трабекулэктомии
с использованием митомицина С (0,4 мг / мл в течение 4 минут) на 212 глазах
с неконтролируемой с медицинской точки зрения глаукомой. 5 Пятилетние данные
показать, что группа трубчатых шунтов имела более низкую вероятность
неудач, чем в группе трабекулэктомии (29,8% против 46,9%).
ВГД через 5 лет было одинаковым в обеих группах (14,4 мм рт.
в группе трубок и 12.6 мм рт. Ст. При трабекулэктомии
группа), и обе группы лечения требовали аналогичного количества
приема лекарств от глаукомы в послеоперационном периоде (1,4 и 1,2,
соответственно).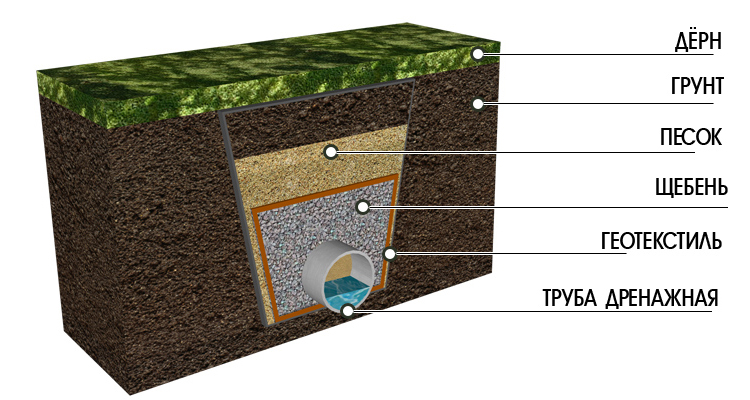
Ранее предполагалось, что ВГД после
хирургия трубочного шунтирования обычно проводится в средней и верхней части
подростков, но результаты исследования TVT показывают, что
этот метод позволяет достичь того же уровня ВГД, что и трабекулэктомия.
Согласно анализу подгрупп, 63,9% глаз в группе
в группе трубочного шунтирования было ВГД 14 мм рт. ст. или меньше
5 лет после операции.
Исследования, сравнивающие имплантаты Ахмеда и Баервельда
В двух исследованиях сравнивалась частота отказов и
безопасность модели клапана глаукомы Ахмеда FP-7 и
имплантат от глаукомы Baerveldt 350 мм 2 . Ахмед
В исследовании Baerveldt Comparison (ABC) участвовали 276 пациентов.
с рефрактерной глаукомой, ранее перенесшая трабекулэктомию по поводу вторичной глаукомы. 6
Через год после операции по шунтированию трубки группа Baerveldt
имели более низкое ВГД, чем группа Ахмеда (13,2 против
15,4 мм рт. Ст.), Реже нуждались в дополнительной операции,
и использовали меньшее количество лекарств от глаукомы
(1. 5 против 1,8) .6 Частота ранних и тяжелых послеоперационных
5 против 1,8) .6 Частота ранних и тяжелых послеоперационных
осложнения (гифема, закупорка трубки,
отек роговицы), однако, чаще встречался в
Группа Баервельд.
Оценка исследования Ahmed Versus Baerveldt (AVB)
238 пациентов с неконтролируемой рефрактерной глаукомой. 7
Через год после операции у группы Баервельдта была
более низкое ВГД, чем в группе Ахмеда (13,6 против 16,5 мм рт. ст.)
и использовали меньше лекарств от глаукомы (1,2 против 1,6) .7
Группе Баервельдта потребовалось больше послеоперационных вмешательств
такие как манипуляции с трубкой, парацентез,
и факоэмульсификация.
НАШ ПОДХОД
Трабекулэктомия или трубочный шунт?
Для пациентов с далеко зашедшей открытоугольной глаукомой
у которых повышенное ВГД не контролируется максимальным
переносили медикаментозную и лазерную терапию, наши первые
хирургическая процедура выбора по-прежнему трабекулэктомия
с митомицином С. В случаях, когда одна или две трабекулэктомии
уже потерпели неудачу или если у пациента неоваскулярные
или увеитической глаукомы, мы рассматриваем GDD с
склеральный лоскутный трансплантат.
Как мы определяем, какой шунт использовать
В нашей практике мы используем Baerveldt 350 мм2.
имплантат глаукомы и модель FP-7 Ахмеда
Клапан глаукомы.По нашему опыту, клапанный шунт
сводит к минимуму риск послеоперационной гипотонии и
хориоидальный выпот, и этот GDD очень эффективен при
глаза, которым нужно быстро снизить ВГД, например, в случаях
развитая открытоугольная глаукома, увеитическая глаукома и
неоваскулярная глаукома. Мы обнаружили, что Baerveldt
шунты могут иметь более сложный послеоперационный
конечно, включая высокое начальное ВГД и гипотонию после
шовный материал Vicryl (Ethicon, Inc.) растворяется. Если глаз может
переносить высокое ВГД в течение 4-6 недель после операции, однако,
имплант Baerveldt может быть лучшим выбором, исходя из
по вышеупомянутым исследованиям.Baerveldt может также
быть предпочтительнее, если устройство Ахмеда уже вышло из строя
глаз.
Например, на рисунке изображена передняя камера
пациента с клапаном глаукомы Ахмеда надвисочно
и имплант Baerveldt инфероназально. Мы
Мы
изначально поместил первый, но он не смог снизить ВГД
адекватно. Мы имплантировали устройство Baerveldt инфероназально.
несколько месяцев спустя, и теперь ВГД пациента
хорошо контролируется.
Техника
Хотя его можно разместить в любом квадранте, обычно мы
имплантировать GDD в надвисочный квадрант
с помощью двух узловых нейлоновых швов 9–0, расположенных на 8
до 10 мм кзади от лимба.Наш обычный выбор
для покрытия трубки используется донорская склера, но многие другие
могут использоваться материалы, включая перикард и
донорская роговица.
Устройство Ахмеда требует заливки перед установкой
чтобы убедиться, что клапан исправен. Мы используем 30 калибр.
иглу для этой цели и приложите достаточно силы
для откачки сбалансированного солевого раствора из клапана. Это июль / август 2012 Глаукома сегодня 51
история на обложке
во время этого теста важно не проявлять чрезмерной активности,
потому что клапанный механизм может быть разрушен.
Входим в переднюю камеру 23 калибра.
игла расположена параллельно радужке. В идеале трубка
не будет касаться радужной оболочки или роговицы.
Поскольку имплантаты Baerveldt не устойчивы к
отток, чтобы предотвратить немедленную послеоперационную гипотонию,
мы перевязываем силиконовую трубку во время операции
шовный материал из викрила, растворяющийся в течение 4-6 недель. Часто,
пациенты должны использовать все свои предоперационные глаукомы
лекарства на этот период.
ЗАКЛЮЧЕНИЕ
Хотя трабекулэктомия по-прежнему является наиболее распространенной
хирургическая процедура для лечения повышенного ВГД, трубных шунтов
постепенно набирают популярность для хирургического лечения
глаукомы.Новые данные исследования TVT
и готовность к увеличению числа случаев глаукомы
специалистам использовать трубные шунты раньше в процессе
болезнь означает, что GDD стали основным
хирургический вариант для некоторых пациентов. Мы склонны использовать
Клапан Ахмеда Глаукомы больше, чем Баервельд
имплант, потому что мы обнаружили, что первый
снижает ВГД быстрее, имеет более высокий уровень предсказуемости,
и связано с меньшим количеством послеоперационных
осложнения.
Борис Дильман, врач-офтальмолог.
резидент в Медицинском центре Университета Раш в
Чикаго.Он не признал никакого финансового интереса
в упомянутых здесь продуктах или компаниях.
С доктором Дилманом можно связаться по телефону (312) 942-5315;
[email protected].
Анджали С. Хокинс, доктор медицинских наук, ассистент
профессор офтальмологии в Университете Раша
Медицинский центр в Чикаго. Доктор Хокинс также
в частной практике в Женевской глазной клинике в г.
Женева, Иллинойс. Она не признала никаких финансовых
интерес к упомянутым здесь продуктам или компаниям.
С доктором Хокинсом можно связаться по телефону (312) 942-5315;
eyehawkins @ me.com.
- Patel S, Паскуале LR. Дренажные устройства от глаукомы: обзор прошлого, настоящего и будущего. Семин
Офтальмол. 2010; 25 (5-6): 265-270. - Шварц К.С., Ли Р.К., Гедде С.Дж. Дренажные имплантаты глаукомы: критическое сравнение типов. Curr Opin
Офтальмол. 2006; 17 (2): 181-189. - Минклер Д.
 С., Фрэнсис Б.А., Ходапп Е.А. и др. Водные шунты при глаукоме. Офтальмология.
С., Фрэнсис Б.А., Ходапп Е.А. и др. Водные шунты при глаукоме. Офтальмология.
2008; 115 (6): 1089-1097. - Mosaed S, Minckler DS. Водные шунты в лечении глаукомы.Эксперт Rev Med Devices.
2010; 7 (5): 661-666. - Gedde SJ, Schiffman JC, Feuer WJ и др. Результаты лечения в исследовании «Трубка в сравнении с трабекулэктомией»
после пяти лет наблюдения. Am J Ophthalmol. 2012; 153 (5): 789-803. - Budenz DL, Barton K, Feuer WJ, et al; Группа сравнительного исследования Ахмеда Баервельда. Результаты лечения в
сравнительное исследование Ахмеда Баервельда после 1 года наблюдения. Офтальмология. 2011; 118 (3): 443-452. - Christakis PG, Kalenak JW, Zurakowski D, et al.Исследование Ahmed Versus Baerveldt: лечение в течение одного года
результаты. Офтальмология. 2011; 118 (11): 2180-2189.
Дренажные устройства от глаукомы; прошлое, настоящее и будущее
Было показано, что фильтрующая хирургия глаукомы (GFS) более эффективна для предотвращения прогрессирования заболевания, чем другие методы первичного лечения открытоугольной глаукомы1.
2 Если бы можно было избежать осложнений, связанных с плохим контролем кровотока, первичная GFS, вероятно, была бы предложена более широко.
Трабекулэктомия, процедура выбора в традиционной GFS, остается практически неизменной на протяжении более четверти века.Местный контроль за заживлением ран с помощью антиметаболитных агентов, таких как 5-фторурацил и митомицин С, улучшил прогноз для случаев с высоким риском нарушения фильтрации; но контроль потока остается неточным, несмотря на введение различных методов корректировки швов.
Дренажные устройства для глаукомы (GDD) могут последовательно регулировать поток, устраняя гипотонию после GFS. Из-за недостатков в конструкции, материалах и производстве этот потенциал не реализован в существующих GDD, и все они имеют проблемы с плохим контролем потока и неоптимальной совместимостью с тканями.Роль GDD в современных GFS остается плохо определенной, но возможности, предлагаемые новыми биоматериалами, и цель точного управления потоком стимулировали в последнее время значительный интерес к разработке GDD. В этом обзоре прослеживается прогресс разработки GDD до настоящего времени и за его пределами.
В этом обзоре прослеживается прогресс разработки GDD до настоящего времени и за его пределами.
Устройства дренажа при ранней глаукоме
В 1906 г. конский волос3 был введен через парацентез роговицы в попытке отвести гипопион извне. Позже тот же метод был использован для лечения двух пациентов с болезненной абсолютной глаукомой.С тех пор сообщалось о спорадических попытках использования имплантатов для отвода воды в различные нетрадиционные места, включая вихревые вены5 и носослезный канал 6. Результаты, как правило, были неблагоприятными или слишком плохо документированными для оценки, и внимание было сосредоточено на устройствах, отводящих водянистую жидкость в субконъюнктивальное пространство, как и в случае обычной GFS.
Первый транслимбальный GDD, описанный Zorab7 в 1912 году, представлял собой шелковую нить, используемую в качестве сетона для облегчения оттока жидкости передней камеры в субконъюнктивальное пространство.За этим последовало аналогичное использование нити / проволоки из золота 8, тантала 9 и платины. 10 Результаты повсеместно были плохими, поскольку эти и другие ранние транслимбальные сетоны (Таблица 1) не учитывали отсутствие контроля потока и гипотонию, связанную с полной толщиной (неохраняемые ) GFS, и добавлен хронический воспалительный стимул инородного тела. Простые транслимбальные трубчатые аппараты16
10 Результаты повсеместно были плохими, поскольку эти и другие ранние транслимбальные сетоны (Таблица 1) не учитывали отсутствие контроля потока и гипотонию, связанную с полной толщиной (неохраняемые ) GFS, и добавлен хронический воспалительный стимул инородного тела. Простые транслимбальные трубчатые аппараты16
17 были так же безуспешны, с высокими показателями ранних отказов фильтрации.
Таблица 1
Разработки дренажных устройств от глаукомы
Транслимбальные дренажные имплантаты, или передние GDD, были имплантированы с целью предотвращения нарушения фильтрации за счет сохранения проходимости дренажной фистулы или склеростомии.Передние GDD не смогли улучшить частоту отказов фильтрации по сравнению с обычными GFS, но исследователям потребовалось почти полвека, чтобы начать объяснять этот недостаток успеха.
В 1969 году Молтено [18] предположил, что нарушение фильтрации в первую очередь связано с субконъюнктивальным фиброзом, а закрытие фистулы происходит как вторичное событие. Позднее это было подтверждено гистологическими исследованиями моделей GFS на животных.32
Позднее это было подтверждено гистологическими исследованиями моделей GFS на животных.32
33 Понимая, что простые передние GDD мало повлияют на этот процесс, Molteno запустил концепцию GDD с трубкой и пластиной, в которой водная жидкость шунтируется в пластинчатое устройство, предназначенное для поддержания проходимости субконъюнктивального фильтрационного резервуара перед лицом продолжающегося субконъюнктивального фиброза.Хотя использование трабекулэктомии и относительно успешных традиционных GFS с защитой было ограничено их использованием в сложных случаях, 34 они были первыми GDD, получившими широкое признание, и трубка Molteno остается эталоном, с которым сравниваются другие трубчатые устройства.
Современные GDD
Устройства для труб и пластин по-прежнему доминируют на современном рынке GDD. Яркими примерами в хронологическом порядке являются GDD Molteno, Krupin, Baerveldt, Ahmed и OptiMed (рис. 1, 2, 3, 4, 5).Molteno35 переместил пластинчатый элемент своих ранних устройств кзади от лимба, чтобы избежать проблем с образованием делленов и плохой фильтрации, связанных с существовавшим ранее рубцеванием передней конъюнктивы. Заднее размещение под теноновой капсулой также должно было улучшить защиту от выдавливания.36 Последующие трубки и пластины GDD разделяют основную концепцию дизайна задней фильтрации через трубку в передней камере к пластинчатому элементу, закрепленному под теноновой капсулой, но отличаются дизайном пластины и их положение для механизма контроля потока для защиты от ранней послеоперационной гипотонии (Таблица 2).
Заднее размещение под теноновой капсулой также должно было улучшить защиту от выдавливания.36 Последующие трубки и пластины GDD разделяют основную концепцию дизайна задней фильтрации через трубку в передней камере к пластинчатому элементу, закрепленному под теноновой капсулой, но отличаются дизайном пластины и их положение для механизма контроля потока для защиты от ранней послеоперационной гипотонии (Таблица 2).
Таблица 2
Современные дренажные устройства для глаукомы (GDD)
Оценка
Большинство GDD были разработаны в условиях виртуального вакуума публикаций с ограниченным количеством доступных данных, подтверждающих заявления производителей о характеристиках потока37 или биосовместимости. Клинические данные в значительной степени ограничены неконтролируемыми ретроспективными сериями случаев38 с различным периодом наблюдения и разными определениями хирургического успеха. Оценка дополнительно осложняется неоднородностью критериев включения.Серия включала различную долю сложных случаев, в частности неоваскулярной глаукомы, с заранее определенным высоким риском нарушения фильтрации. Существующие результаты суммированы в таблице 3. Общие показатели успеха с точки зрения контроля ВГД кажутся одинаковыми для разных устройств, с достаточно высокой долей случаев, когда конечное ВГД в целевом диапазоне достигается через 1 год после операции. Однако от половины до двух третей этих случаев по-прежнему требуют лекарств от глаукомы, и целевые значения ВГД у подростков (≤16 мм рт. Ст.) Могут быть более реалистичными с точки зрения предотвращения прогрессирования заболевания, чем общепринятые целевые уровни (≤21 или 22 мм рт. , особенно там, где уже развита глаукомная оптическая нейропатия.49
Существующие результаты суммированы в таблице 3. Общие показатели успеха с точки зрения контроля ВГД кажутся одинаковыми для разных устройств, с достаточно высокой долей случаев, когда конечное ВГД в целевом диапазоне достигается через 1 год после операции. Однако от половины до двух третей этих случаев по-прежнему требуют лекарств от глаукомы, и целевые значения ВГД у подростков (≤16 мм рт. Ст.) Могут быть более реалистичными с точки зрения предотвращения прогрессирования заболевания, чем общепринятые целевые уровни (≤21 или 22 мм рт. , особенно там, где уже развита глаукомная оптическая нейропатия.49
50
Таблица 3
Показатели успешности текущих GDD
Еще одно важное предостережение касается скорости истощения или продолжающегося увеличения доли неудачных попыток фильтрации с увеличением продолжительности послеоперационного наблюдения. Опять же, оценка затруднена, так как несколько серий включают либо долгосрочные данные, либо анализ выживаемости. Mills et al. 39 (Таблица 3) сообщили о 10% -ной частоте отказов в течение послеоперационного года в серии, включая более длительное наблюдение за пробирками Molteno с одной и двумя пластинами. Экстраполируя это, можно сделать вывод, что большинство GDD имеют функциональный срок службы менее 5 лет до выхода из строя посредством фиброзной инкапсуляции.
Экстраполируя это, можно сделать вывод, что большинство GDD имеют функциональный срок службы менее 5 лет до выхода из строя посредством фиброзной инкапсуляции.
Механизмы усложнения
Клинические серии, описывающие процедуры GDD, характеризуются частыми проблемами в дополнение к отказу фильтрации (таблица 4), с одним или несколькими осложнениями, затрагивающими около 60–70% всех пациентов41.
46 Хотя отчасти это связано со сложным характером случаев, которые обычно выбирают для имплантации, ряд наблюдаемых осложнений также отражает несоответствие конструкции и материалов, присущее современным GDD.
Таблица 4
Совокупная частота осложнений у используемых в настоящее время GDD
Причину большинства осложнений можно объяснить всего двумя фундаментальными механизмами — плохим контролем потока и неоптимальной биосовместимостью материалов.
НЕДОСТАТОЧНЫЙ КОНТРОЛЬ ПОТОКА
Плохой контроль кровотока после GFS ведет непосредственно к гипотонии (ВГД <5 мм рт. Ст.), Уплощению передней камеры и отслоению сосудистой оболочки. Осложнения, угрожающие зрению, включая гипотоническую макулопатию53-55 и отсроченное супрахориоидальное кровотечение56
Ст.), Уплощению передней камеры и отслоению сосудистой оболочки. Осложнения, угрожающие зрению, включая гипотоническую макулопатию53-55 и отсроченное супрахориоидальное кровотечение56
57 может получиться.Уплощение передней камеры особенно опасно в контексте имплантации GDD, при которой контакт с элементом трубки может вызвать значительное повреждение эндотелия роговицы и эпителия хрусталика.
Плохой контроль потока и гипотония также могут нарушить функцию фильтрации. Водная концентрация высокомолекулярных белков, стимулирующих фибробласты58, увеличивается в условиях разрушения гемато-водного барьера, вызванного гипотонией, 59 и связь между длительной послеоперационной гипотонией и более высоким конечным ВГД наблюдалась в обычных GFS.60
61
Модификации GDD и методов имплантации с момента создания оригинального устройства Molteno в значительной степени были вызваны попытками минимизировать частоту ранней послеоперационной гипотонии. Устройства можно разделить на GDD без механизма внутреннего сопротивления, GDD без установленного внутреннего сопротивления и GDD, которые стремятся обеспечить заданное внутреннее сопротивление потоку.
Без механизма сопротивления
Ранние имплантаты Molteno и Baerveldt были простыми трубками и пластинами без механизма внутреннего сопротивления.
После GFS сопротивление потоку дистальнее склеростомии или GDD обычно остается низким до тех пор, пока не произойдет ограниченное заживление субконъюнктивальной раны и первоначально диффузное выделение воды не будет ограничено созревающим фильтрующим пузырем. Наблюдая частые проблемы с гипотонией на ранних этапах одноэтапной имплантации, 62Molteno признал, что потребуется некоторая поправка на этот ранний период минимального сопротивления дистального потока. Первоначально была изучена двухэтапная процедура 63, при которой устройство имплантировали и позволяли инкапсулировать перед введением элемента трубки в переднюю камеру во время второй операции через 2–6 недель.В дополнение ко второй операции требовалось отдельное положение для начального контроля ВГД в промежуточный период, и, хотя двухэтапный подход оказался успешным в уменьшении проблем с гипотонией, вариации модифицированной одноэтапной процедуры теперь широко предпочтительны для GDD без механизм внутреннего сопротивления. К ним относятся лигирование рассасывающейся нитью, 64 лизис лазерным швом, 65 и окклюзия супрамидным стентом, который позже удаляется через небольшой разрез конъюнктивы.66 Одноступенчатые методы стремятся временно закрыть просвет элемента трубки, чтобы обеспечить частичную инкапсуляцию пластины. .Они полагаются на внешнюю утечку с разрезом или без разреза через субконъюнктивальную часть трубки проксимальнее окклюзии, чтобы обеспечить начальный отток. Ни один из этих механизмов начального потока не контролируется должным образом, и часто возникают проблемы, связанные со слишком большим или слишком низким исходным выделением воды.
К ним относятся лигирование рассасывающейся нитью, 64 лизис лазерным швом, 65 и окклюзия супрамидным стентом, который позже удаляется через небольшой разрез конъюнктивы.66 Одноступенчатые методы стремятся временно закрыть просвет элемента трубки, чтобы обеспечить частичную инкапсуляцию пластины. .Они полагаются на внешнюю утечку с разрезом или без разреза через субконъюнктивальную часть трубки проксимальнее окклюзии, чтобы обеспечить начальный отток. Ни один из этих механизмов начального потока не контролируется должным образом, и часто возникают проблемы, связанные со слишком большим или слишком низким исходным выделением воды.
Нет установленного сопротивления
Более поздние версии GDD Molteno и Baerveldt включают механизмы сопротивления, которые зависят от расположения тканей для ограничения потока.
Устройство с двумя гребнями Molteno стремится ограничить начальную площадь дренажа, разделяя верхнюю часть плиты на два отдельных пространства (см. Рис. 1B и C). Водный раствор выходит непосредственно в канал между двумя концентрическими выступами на элементе пластины, но должен преодолевать сопротивление, связанное с соединением конъюнктивальной ткани, чтобы течь дальше. При более позднем частичном инкапсулировании пластинчатого элемента, вышележащие тканевые баллоны освобождаются от внутреннего гребня давления, и поток воды в пространство над пластиной становится неограниченным.67
Водный раствор выходит непосредственно в канал между двумя концентрическими выступами на элементе пластины, но должен преодолевать сопротивление, связанное с соединением конъюнктивальной ткани, чтобы течь дальше. При более позднем частичном инкапсулировании пластинчатого элемента, вышележащие тканевые баллоны освобождаются от внутреннего гребня давления, и поток воды в пространство над пластиной становится неограниченным.67
фигура 1
(A) Имплантат Molteno с одной пластиной (масштабная линейка = 1 см). (B) Двухкамерный имплантат Molteno с двойной пластиной (масштабная линейка = 1 см).(C) Схематическое изображение механизма сопротивления двухкамерного имплантата Molteno с одной пластиной. Тонкий V-образный выступ (см. B) имеет ту же высоту, что и периферийный край полипропиленовой пластины. Верхняя поверхность пластины разделена на одну меньшую и одну большую камеры путем наложения вышележащих конъюнктивальных и теноновых слоев (пунктирная линия). Вода течет (черная стрелка) в меньшую проксимальную камеру до тех пор, пока внутри камеры не будет достигнуто достаточное давление для подъема (белая стрелка) вышележащего конъюнктивального слоя для обеспечения свободного дренажа.
Наложение элемента «Bioseal» модифицированного имплантата Baerveldt на склеру с помощью рассасывающихся швов (рис. 3B) также направлено на обеспечение сопротивления потоку на ранней стадии, ограничивая первоначальный выход воды из-под устройства.68
Рисунок 3
(A) Имплант Baerveldt (масштабная линейка = 1 см). (B) Схематическое изображение механизма сопряжения сопротивления, включенного в некоторые варианты осуществления Baerveldt GDD. Кольцевой гребень, выступающий с нижней стороны пластинчатого элемента, обеспечивает временное уплотнение склеры.Рассасывающиеся швы используются для фиксации пластины в прилегании. По мере разрушения швов элемент пластины приподнимается, обеспечивая свободный отток воды.
Существенная проблема обоих подходов заключается в том, что, как и при трабекулэктомии, сила соприкосновения тканей плохо контролируется. Раннее сопротивление потоку меняется, а начальные уровни ВГД остаются непредсказуемыми.
Установить сопротивление
К устройствам, предназначенным для установки начального уровня ВГД за счет включения нерегулируемого механизма сопротивления, относятся GDD Krupin (рис. 2B), Ahmed (рис. 4B) и OptiMed (рис. 5B).
2B), Ahmed (рис. 4B) и OptiMed (рис. 5B).
Рисунок 2
(A) Клапан Krupin с диском, щелевой клапан расположен на конце трубки (шкала = 1 см). (B) схематический чертеж щелевого клапана Крупина, показывающий перекрещенные щелевые элементы.
Рисунок 4
(A) Имплантат клапана глаукомы Ахмеда (шкала = 1 см). (B) Схематическое изображение механизма сопротивления клапана Ахмеда. Вода течет (черная стрелка) через трубку в камеру внутри пластинчатого элемента. Эта камера образована загнутой силиконовой мембраной (черная линия), свободные края которой образуют односторонний клапан.Производители заявляют, что две половинки полипропиленового корпуса пластинчатого элемента предварительно натягивают клапан для открытия при определенном уровне внутриглазного давления. Они также утверждают, что эффект Вентури, создаваемый сужающейся трапециевидной формой пространства, окруженного согнутой силиконовой мембраной, способствует улучшению регулирования потока (увеличение скорости жидкости по мере сужения камеры снижает внутреннее давление вблизи щелевого отверстия в соответствии с обратным соотношение между скоростью жидкости и давлением, выраженное в теореме Бернулли). Ни одно из этих утверждений не подтверждается опубликованными экспериментальными данными.
Ни одно из этих утверждений не подтверждается опубликованными экспериментальными данными.
Рисунок 5.
(A) Имплант OptiMed состоит из силиконовой трубки с пластиной из ПММА. «Ограничивающий поток» элемент этого устройства заключен в прямоугольную коробку, расположенную на конце трубки внутри пластины (масштабная линейка = 1 см). (B) Схематическое изображение блока «ограничения потока» имплантата OptiMed, который состоит из множества микротрубочек, обеспечивающих градиент давления, определяемый формулой Пуазейля.
Независимое исследование характеристик потока для каждого из этих устройств свидетельствует о большом расхождении между наблюдаемой функцией и заявлениями производителей о гидравлическом сопротивлении.37 Клапанные устройства (Ахмед и Крупин), похоже, не закрываются после первоначального открытия в перфузионных тестах при физиологической скорости потока. 37 Значения сопротивления также значительно различаются между устройствами от одного производителя, что указывает на недостатки в контроле качества.69 Клинически гипотония наблюдалась в 24% глаз для Krupin GDD45 и в 5–29% случаев после имплантации Ahmed GDD.43 год
44 год
Все обычно используемые устройства имеют круглую силиконовую трубку для передней камеры диаметром от 0,56 мм до 0,63 мм (Таблица 2). Рекомендуемый метод введения — через след парацентеза, созданный иглой для подкожных инъекций калибра 22 (0,72 мм) или 23 (0,65 мм). Споры по поводу оптимального калибра иглы продолжаются, 26 но введение часто требует значительных манипуляций. В результате трубка для парацентеза часто плохо подходит, и неконтролируемая утечка вне трубки является обычным явлением.
Является ли это в первую очередь результатом недостаточной регуляции внутреннего потока или неконтролируемой внешней утечки, проблемы, связанные с чрезмерным ранним оттоком воды и гипотонией, не были адекватно решены с помощью современных конструкций GDD и методов имплантации.
СУБОПТИМАЛЬНАЯ СОВМЕСТИМОСТЬ ТКАНЕЙ
Совместимость тканей означает способность синтетического материала взаимодействовать с живыми тканями, не вызывая отрицательной реакции. В контексте имплантации GDD неоптимальная тканевая совместимость проявляется во множестве осложнений, включая раннюю фибринозную окклюзию, недостаточность эндотелия роговицы, миграцию трубки, экструзию и фиброзную инкапсуляцию, приводящую к нарушению фильтрации.Ключевыми элементами механизма этих осложнений являются адгезия и микродвижение белков.
Эластомерный силикон (полидиметилсилоксан) остается наиболее часто используемым материалом в современных GDD (Таблица 2). Силикон, ПММА и другие гидрофобные полимеры, используемые в GDD, обладают относительно высоким сродством связывания с белками плазмы и интерстициальной жидкости, включая альбумин, IgG и фибриноген. Эти белки адсорбируются в течение нескольких минут после имплантации.70 Клеточная адгезия, ведущая к последующему высвобождению цитокинов и хроническому воспалению, опосредуется элементами этой белковой пленки.71
Продолжающееся воспаление слабой степени усугубляется микродвижением или микроскопическим сдвигом имплантата относительно окружающих тканей. Пластинчатые элементы современных GDD часто сталкиваются с экстраокулярными мышцами либо напрямую, либо через спайки с перегородочными элементами тканей глазницы. Это была серьезная проблема с оригинальным GDD Baerveldt, многие из них пришлось удалить из-за проблем с моторикой глаза.72 Даже если это не вызывает явного нарушения моторики (Таблица 4), вполне вероятно, что поперечные силы передаются через относительно жесткие материалы. используемые в конструкции GDD производят значительное микродвижение.Эксперименты на кроликах, в которых GDD Baerveldt был фенестрирован для улучшения закрепления фиброзной ткани, уменьшения микродвижений, продемонстрировали значительное уменьшение толщины фиброзной инкапсуляции по сравнению с неэнестрированными контролями при эксплантации через 6 месяцев после операции73. через трубчатый элемент современных GDD в переднюю камеру может привести к продолжающейся потере эндотелиальных клеток роговицы. Наложенный на периоперационное повреждение эндотелия, это вероятный механизм недостаточности эндотелия роговицы в сочетании с GDD.
Прогрессивная волокнистая инкапсуляция ограничивает срок службы фильтрации всех современных GDD. Как и в случае плохого контроля кровотока, субоптимальная тканевая совместимость и результирующая воспалительная тенденция слабой степени к прогрессирующему субконъюнктивальному фиброзу еще не получили должного внимания.
Площадь поверхности плиты
Одна из стратегий отсрочки нарушения фильтрации заключалась в увеличении площади поверхности пластины. В 1981 году Molteno опубликовал серию74 из 20 пациентов, которым были имплантаты Molteno с одной пластиной (135 мм 2 ), двумя пластинами (270 мм 2 ) или четырьмя пластинами (540 мм 2 ).Средние послеоперационные ВГД были значительно ниже для двух и четырех пластин по сравнению с имплантацией одной пластины, но существенно не различались между двумя и четырьмя пластинами. Последующее рандомизированное контролируемое исследование с участием 132 пациентов показало более высокий уровень успеха в группе Molteno с двойной пластиной (270 мм 2 ) по сравнению с группой Molteno с одной пластиной (135 мм 2 ).41 В аналогичном исследовании сравнивали имплантаты Baerveldt с двумя имплантатами. различные площади пластины (350 и 500 мм 2 ) были менее четкими.48 Несмотря на то, что пациентам с имплантатами 500 мм 2 требовалось меньшее количество лекарств для достижения целевого ВГД для успеха (≤21 мм рт. Ст.), Некоторые осложнения возникали чаще с пластиной большего размера. В целом, большая площадь фильтрации, по-видимому, улучшает фильтрующую функцию 75, по крайней мере, в среднесрочной перспективе, но возможный субконъюнктивальный фиброз на более широкой площади может неблагоприятно повлиять на прогноз повторной GFS.
Антиметаболиты
В дополнение к новаторскому подходу к разработке GDD, Molteno был одним из первых, кто попытался контролировать заживление субконъюнктивальных ран после GFS фармакологически.Он систематически использовал стероиды, флуфенаминовую кислоту и колхицин.63 Хотя функция фильтрации, по-видимому, улучшилась, системные побочные эффекты и неопределенные преимущества привели к отказу от этого режима.42 Однако последовала успешная модуляция функции фибробластов местно применяемыми антиметаболитными препаратами 76.
77, а использование 5-фторурацила и митомицина C в обычных GFS стало широко распространенным за последнее десятилетие.
В исследовании на кроликах с использованием имплантатов Baerveldt с митомицином C и без него, Prata et al
78 из них показали стабильно более низкое ВГД в глазах, обработанных митомицином С.Разница оставалась статистически значимой в течение 10 недель после операции. Ранние клинические данные было труднее интерпретировать. Серия из 21 пациента, которым имплантировали двойную пластинку трубки Molteno с дополнительным интраоперационным митомицином C, имела более высокий уровень успеха (ВГД ≤21 мм рт. но показатель успеха только 17% в контрольной группе был необычно низким (Таблица 3). В другой серии из 21 пациента (без контроля), использовавших интраоперационно митомицин С и модифицированный имплант Молтено, показатель успеха (ВГД ≤21 мм рт. Ст.) Составил 76.2% после среднего периода наблюдения 9,4 (стандартное отклонение 6,4) месяцев .80 Профиль серьезных осложнений в этой группе, включая эрозию трубки или пластины (14%) и позднюю гипотонию (9,5%), позволяет предположить, что такие проблемы, как тонкий пузырь , гипотоническая макулопатия и поздний эндофтальмит, наблюдаемые при применении митомицина С в контексте обычного GFS, могут относиться к хирургии GDD.
Текущие показания
Высокий уровень осложнений и вероятность нарушения фильтрации в течение 5 лет ограничили операцию GDD ситуациями, в которых трабекулэктомия вряд ли будет успешной.36 Повышение эффективности фильтрации при трабекулэктомии с дополнительным лечением антиметаболитами для случаев с высоким риском неудачи еще больше отодвинуло операцию на GDD, и положение по сравнению с другими методами лечения (трабекулэктомия / митомицин C или современные методы циклоабляции) не было четко определено клинические испытания.
Будущее
Хотя пост-антиметаболитная эра GFS, возможно, предвещала спад в использовании современных GDD, она также знаменует возможность деконструкции некоторых устаревших концепций дизайна и продвижения вперед.Например, рациональное основание для использования пластинчатого элемента для физического поддержания дренажного резервуара может быть поставлено под сомнение, если субконъюнктивальный фиброз можно контролировать фармакологически.81 Большая площадь поверхности относительно жесткого инородного материала может просто усилить воспалительный стимул к прогрессирующему фиброзу. Понимая это, ряд исследователей в настоящее время повторно исследуют передние GDD (трансклеральные имплантаты без пластинчатого элемента) 30.
31 Клинических результатов пока нет, но успех будет зависеть от сочетания дизайна и улучшений биоматериалов с хорошо контролируемой фармакологической модуляцией заживления ран.
Последние достижения в технологии глазных биоматериалов82
83 предлагают перспективу имплантации биологически инертных GDD с жесткостью и биоинтеграционными характеристиками, предназначенными для устранения микродвижений. Эти новые биоматериалы могут значительно увеличить долговечность фильтрации, и если сопротивление потоку и внешняя утечка также можно контролировать, то в принципе нет причин, по которым GDD не могли бы использоваться в рутинных GFS.
Предпосылка состоит в том, что точный контроль сопротивления потоку легче воспроизвести в имплантате, чем в самих тканях.Сопротивление потоку при трабекулэктомии зависит от натяжения шва и, если используются методы лизиса / снятия швов, от их расположения. Эти факторы субъективно контролируются, и ранняя послеоперационная гипотония остается обычным явлением76.
84 Плохое регулирование кровотока также является особой проблемой для методов лазерной склеростомии. 85 В современных системах доставки лазера размеры склеростомии изначально меняются, а затем изменяются в разной степени за счет заживления ран. Напротив, субмикрометровая точность возможна для основных размеров при производстве имплантатов, и GFS без гипотонии является реалистичной целью.
Чтобы получить более широкое признание, разработка следующего поколения GDD должна основываться на улучшенных характеристиках потока и тестировании на биосовместимость. Критерии включения и показатели результатов клинических испытаний также должны быть лучше определены.
Текущее состояние GDD в некотором смысле аналогично положению интраокулярных линз в начале 1970-х годов, с частыми осложнениями, связанными с неадекватностью конструкции и материалов. Подобно тому, как в недавнем прошлом усовершенствованные интраокулярные линзы произвели революцию в хирургии катаракты, новые материалы и конструктивные решения могут в ближайшем будущем преобразить фильтрационную хирургию с использованием GDD.
Благодарности
Нас частично поддержали Министерство здравоохранения и Министерство торговли и промышленности.
Хирургия имплантата глаукомы | Фонд исследований глаукомы
Есть много разных способов лечения глаукомы. В дополнение к традиционной и лазерной хирургии существует множество препаратов для снижения внутриглазного давления (ВГД). Если сами по себе эти методы не помогут, врачи могут предложить имплантаты.
Также известные как «водные шунты» или «дренажные устройства от глаукомы», мы будем называть их просто «имплантатами».
Идея имплантатов заключается в улучшении стандартной хирургии глаукомы путем размещения устройства, которое поможет предотвратить заживление и закрытие дренажного отверстия, созданного хирургическим путем. Многие современные имплантаты включают трубку, через которую проходит водная жидкость. Другие твердые и способствуют течению жидкости по поверхности имплантата.
Независимо от типа, все имплантаты имеют общую цель — снизить ВГД за счет увеличения оттока жидкости из глаза.Имплантаты, используемые при глаукоме, произошли от имплантата глаукомы Молтено, впервые испытанного в 1969 году. С тех пор было разработано множество других имплантатов. Двумя основными типами являются конструкции с клапанами (Ahmed или Krupin) и без клапана (Molteno, Baerveldt).
Дренажный имплантат в глазу, вид сбоку и спереди:
1. указывает на то место, где трубка вводится в переднюю камеру глаза.
2. — вид пластины имплантата.
От S.R. Уолтман и другие: Хирургия глаза, Черчилль Ливингстон, Нью-Йорк, 1988
Когда используются имплантаты
По оценкам, в США ежегодно используется несколько тысяч имплантатов.Большинство из них выполняются на том, что хирурги называют «сложной глаукомой». Имплантаты глаукомы могут рассматриваться как форма глаукомы после травм глаза.
Они также используются в случаях врожденной глаукомы, когда другие операции не помогли, и в случаях неоваскулярной глаукомы (тип глаукомы, часто связанный с диабетом, характеризующийся кровеносными сосудами, которые растут через радужную оболочку и область дренажа, перекрывая отток жидкости ). Имплантаты также можно использовать, когда другие методы лечения глаукомы не принесли успеха.
Хирургия имплантата
При обычной хирургии в склере (белой части глаза) делают крошечное дренажное отверстие. Эта процедура известна как трабекулэктомия или склеростомия. Это отверстие позволяет жидкости стекать из глаза под тонкой оболочкой, покрывающей глазное яблоко, известной как конъюнктива. Чтобы отверстие оставалось открытым, можно использовать лекарства или инъекции, применяемые местно.
При имплантации большая часть устройства располагается снаружи глаза (по направлению к спине, как показано на рисунке) под конъюнктивой.Небольшую трубку или нить осторожно вводят в переднюю камеру глаза прямо перед радужной оболочкой (окрашенная часть глаза). Жидкость стекает через трубку или вдоль нити в область вокруг заднего конца имплантата. Жидкость собирается здесь и реабсорбируется.
Различные модели дренажных имплантатов
Обратите внимание на длинную тонкую трубку и большую округлую пластину имплантата:
Устройства для имплантатов функционируют, способствуя простой пассивной диффузии жидкости из сборного отсека.Трубка обеспечивает проход для движения этой жидкости из глаза в место, где капилляры и лимфатическая система реабсорбируют ее обратно в организм.
Осложнения и успехи
Поскольку имплант представляет собой инородное тело, сразу после операции часто возникает воспалительная реакция. Это обычно связано с повышением ВГД и обычно стабилизируется в течение четырех-шести недель. После операции по имплантации уровень ВГД редко стабилизируется ниже среднего подросткового возраста, даже если в план лечения добавляются лекарства.
Успех имплантатов и продолжительность их действия, по-видимому, связаны с площадью поверхности, покрытой имплантатом для дренажа. Чем больше поверхность имплантата, тем больше вероятность успеха. Однако есть компромиссы. С увеличением размера увеличивается вероятность осложнений. Существует вероятность слишком низкого ВГД. Это известно как «гипотония». Имплант может также мешать внешним мышцам, которые перемещают глаз из стороны в сторону.
Имплантаты иногда используются после неудачных других операций, чаще всего из-за заживления и рубцевания хирургического отверстия.Когда это происходит, давление в глазах возвращается к более высокому, дооперационному уровню.
Однако с имплантатами могут быть те же проблемы. Небольшое отверстие в трубке в передней части глаза может забиться. Или чрезмерное рубцевание вокруг внешней дренажной части устройства может блокировать реабсорбцию жидкости, что опять же приводит к неадекватному контролю ВГД.
Другие осложнения могут включать повреждение роговицы, которое может возникнуть в результате механического контакта между трубкой и тканями глаза.Как и в случае с большинством операций, имплантаты с гладким, несложным хирургическим курсом со временем работают лучше всего.
Дренажное устройство обеспечивает возможность снижения ВГД в течение 1 года
Эту статью рецензировал Хулиан Гарсия-Фейхоо, доктор медицины, доктор философии
Было обнаружено, что устройство для дренажа супрацилиарной глаукомы (MINIject; iStar Medical) значительно снижает как ВГД, так и количество лекарств от глаукомы, необходимых через 6 месяцев после имплантации пациентам с неконтролируемой с медицинской точки зрения глаукомой, по словам Хулиана Гарсиа-Фейхоо, доктора медицины, доктора философии, который представил результаты 6-месячного и 1-летнего исследования STAR-II (NCT03624361).
Гарсия-Фейхоо — профессор офтальмологии и заведующий кафедрой офтальмологии в клинической больнице Сан-Карлос Мадридского университета Комплутенсе, Испания.
Связано: Меню лечения глаукомы включает варианты, подходящие для всех сценариев
Устройство изготовлено из мягкого, гибкого материала с антифибротическими свойствами, с микропорами, которые способствуют естественной скорости потока жидкости из передней камеры в супрахориоидальное пространство, — описал он.
В проспективном открытом многоцентровом европейском клиническом исследовании устройство было имплантировано методом ab interno через разрез роговицы размером 2,2 мм или меньше. Во время этой операции пузырьки не создаются, и митомицин С или 5-фторурацил не используются.
Основная цель заключалась в оценке эффективности и безопасности MINIject как автономной процедуры для лечения первичной открытоугольной глаукомы (ПОУГ), которая не контролируется у пациентов, принимающих местные препараты против глаукомы.
Конечными точками были показатели успеха через 6 месяцев после имплантации, превышающие 60%.
Связано: EyePod®: изучение эволюции интервенционной глаукомы
Успех определялся как дневное ВГД в диапазоне от более 5 мм рт. без противоглаукомных препаратов. Исследователи также оценили потерю эндотелиальных клеток.
Результаты
Всего 29 пациентов (71% женщины; средний возраст 69.5 лет). У большинства пациентов (87%) была ПОУГ легкой или средней степени тяжести.
Среднее исходное ВГД составляло 24,6 мм рт. Ст., А среднее количество использованных лекарств — 2,9, сообщил Гарсия-Фейжу. Следователи сообщили о своих результатах за 6 месяцев. 1
«Из 29 пациентов 22 (75,9%) достигли основной конечной точки через 6 месяцев после операции. Через 1 год ВГД снизилось в среднем на 38% с 24,6 до 15,1 мм рт. Ст. », — сказал он. «Среднее количество лекарств уменьшилось с 2.9 к 1.3. Пациенты не были потеряны для последующего наблюдения. Сорок пять процентов пациентов не принимали лекарства через год ».
При сравнении показателей пациентов, которые не принимали лекарства, и пациентов, которые все еще принимали лекарства, было обнаружено, что устройство эффективно для обоих. У пациентов, продолжающих принимать лекарства, ВГД снизилось на 32%.
Связано: Многофункциональный циферблат: новый подход к снижению ВГД и лечению глаукомы
Через 1 год среднее значение ВГД у пациентов, не принимавших лекарства, составило 13.1 мм рт. Ст., А у тех, кто принимал лекарства, среднее значение ВГД составляло 16,8 мм рт.
Ультразвуковая биомикроскопия, выполненная через 1 неделю, 6 месяцев и 1 год, показала, что воздействие адаптировано к склеральной кривой. Корреляция между положением имплантата через 1 неделю и 12 месяцев показала, что имплант не смещался.
«В целом MINIject оказался очень безопасным», — сказал Гарсиа-Фейжу.
Важно отметить, что потеря эндотелиальных клеток не была обнаружена через 1 год. Четырем пациентам потребовалась еще одна операция по поводу глаукомы; у 2 пациентов имплант был расположен слишком кзади, что ограничивало эффективность устройства.В исследовании будут наблюдаться пациенты в течение 2 лет после операции.
Связано: Оптимизация и модификация новых операций по поводу глаукомы
«Имплант MINIject продемонстрировал высокие показатели как в снижении ВГД, так и в снижении количества лекарств от глаукомы», — сказал Гарсиа-Фейхоо. «У пациентов было снижение ВГД на 38% при 12-месячной оценке».
Выводы
Устройство не было связано с какими-либо серьезными проблемами безопасности; не было никакого влияния на плотность эндотелиальных клеток роговицы и отсутствие миграции с течением времени.
«Хотя для подтверждения этих результатов требуется более длительное наблюдение, эта супрацилиарная минимально инвазивная процедура глаукомы предлагает ценный вариант лечения без пузырей для пациентов с глаукомой, требующих низкого целевого давления», — заключил Гарсиа-Фейхоо.
Подробнее: Lynda Charters
Ссылка
1. García-Feijoó J, Denis, P, Hirneiß C, et al. Европейское исследование эффективности и безопасности MINIject у пациентов с неконтролируемой с медицинской точки зрения открытоугольной глаукомой (STAR-II).J Glaucoma. 2020; 29 (10): 864-71. doi: 10.1097 / IJG.0000000000001632
Дренажный имплантат для глаукомы — обзор
3.6.3.2 Дренажное устройство для глаукомы (GDD)
У меня есть коллега-глазной хирург, которого я знаю много лет. Однажды мы обсудили проблему, подходящую для метода , ориентированного на потребности клинициста, . Это было дренажное устройство от глаукомы (GDD).
Глаукома — ведущая причина необратимой слепоты во всем мире. 7 Во всем мире более 60 миллионов человек были диагностированы как имеющие глаукому, а еще 105 миллионов человек были диагностированы как подозреваемые в глаукоме. 8 Прогнозируемое количество людей с глаукомой в 2010 году составило 60,5 миллиона, и ожидается, что в 2020 году оно увеличится до 79,6 миллиона. Распространенность слепоты из-за глаукомы оценивается более чем в 8 миллионов человек, что составляет 15% всех причин. слепоты. 9 Пациентам с глаукомой, которые не отвечают должным образом на терапию, основанную на лекарствах, снижающих внутриглазное давление, требуется хирургическое вмешательство. В одном из видов хирургии используется имплантат GDD. Во всех процедурах создается альтернативный путь оттока водянистой жидкости из глаза в обход неисправной трабекулярной сети.
Современные устройства GDD, представленные с 1979 года, обычно содержат трубку, соединенную с пластиной, как схематично показано на рисунке 3.2. Конец трубки помещается в переднюю камеру глаза, а пластинка находится под конъюнктивой. Избыточная жидкость вытекает из передней камеры через трубку, где она рассеивается через пластину. Это снижает избыточное внутриглазное давление (ВГД). Стоимость GDD доступна пациенту, цена опять же зависит от производителя и страны, в которой он продается.Клинические отчеты об эффективности коммерчески доступных GDD у пациентов указали на ряд сопутствующих осложнений с этими устройствами, включая плохой контроль потока жидкости и прогрессирующую фиброзную инкапсуляцию. Функциональный срок службы большинства имплантатов GDD также оценивается в 5 лет. Следовательно, предыдущий опыт работы с GDD может быть использован для разработки нового поколения GDD, которое может преодолеть ограничения GDD нынешнего поколения. Исходя из представленной выше информации, коммерческое предприятие имеет высокую жизнеспособность.
Рисунок 3.2. Схема глаза, изображающая размещение дренажного устройства и трубки от глаукомы.
Список желаний GDD
- 1.
Сохраните осведомленность хирурга, если это возможно, т.е. формат презентации должен быть трубкой, ведущей в опорную пластину.
- 2.
Лучший контроль ВГД, особенно сразу после операции.
- 3.
Лучший контроль роста волокон на базовой пластине.
- 4.
Лучшее прилегание тубуса к контуру глаза.
По моей оценке, успех нового GDD в этом случае зависел в первую очередь от конструкции, поскольку выбор материалов заключался в простом использовании проверенных и нормативно приемлемых материалов, используемых в существующих GDD, поскольку не было необходимости изобретать этот аспект. Изготовление устройства также будет простым на сертифицированном предприятии.
Я представил свое дизайнерское решение своему коллеге-офтальмологу.Он был доволен предложенными конструктивными особенностями, поскольку они удовлетворяли большинству его критериев. Я не могу вдаваться в подробности на данном этапе, так как проект был впоследствии рассмотрен и принят больницей. xxiv Впоследствии была подана заявка на получение гранта для подтверждения концепции. xxv Несколько месяцев спустя мне показали прототип, и я был рад отметить, насколько хорошо продвигается проект.
Что было достигнуто в академических кругах
- 1.
Определил решение только как дизайн.Это заняло 6 месяцев, и я и хирург-глаз неоднократно обсуждали это. Новый дизайн GDD, удовлетворяющий списку желаний Результатом стали пунктов №1 и №2. Пункт № 3 был зарезервирован для последующего рассмотрения, а пункт № 4 был отклонен. Еще 6 месяцев ушло на прохождение институционального процесса раскрытия и утверждения изобретения, который привел к тому, что больница приняла изобретательский дизайн.
- 2.
«Доказательство концепции» дает право на подачу заявки и полученное одобрение.Прототип находится в стадии разработки.
- 3.
Я полагаю, что после того, как прототип устройства станет приемлемым и будет изготовлено больше прототипов GDD, последуют некоторые сравнительные исследования моделей.
В обоих тематических исследованиях было приложено много усилий для определения того, что должно быть сделано. Оба врача были сосредоточены на решении своих хирургических проблем. Как исследователь вы убедитесь, что предлагаемое вами решение соответствует потребностям, поскольку вы эксперт в области материалов, науки и техники, а также убедитесь, что доступность была благоприятной, прежде чем продолжить.Это противоречит обычным исследованиям, когда ИП оценивает научную проблему и довольно быстро приступает к исследовательской лабораторной работе. Как также отмечается в случае GDD, никаких реальных лабораторных работ не потребовалось.




 С., Фрэнсис Б.А., Ходапп Е.А. и др. Водные шунты при глаукоме. Офтальмология.
С., Фрэнсис Б.А., Ходапп Е.А. и др. Водные шунты при глаукоме. Офтальмология.